Жар что это за программа

Лихорадка (жар) – это временное повышение температуры тела, которое часто происходит из-за болезни. Наличие лихорадки – это признак чего-то необычного в вашем теле.
Для взрослого недуг может быть неудобным, но обычно это не вызывает беспокойства, если он не достигает 39,4 градусов по Цельсию или выше. Для младенцев и детей младшего возраста слегка повышенная температура может указывать на серьезную инфекцию.
В течение нескольких дней жар обычно исчезает. Жаропонижающие лекарственные средства снижают лихорадку, но их нужно употреблять только при высоких температурах тела. Жар, кажется, играет ключевую роль в том, чтобы помочь вашему организму бороться с рядом воспалений и инфекций.
Симптомы и особенности
Жар – это повышение температуры выше нормального диапазона. Естественная температура для человека может немного превышать средние показатели 36,6 градусов по Цельсию.
Свои | 4 сезон | 55 серия | Жар птица из глубинки
В зависимости от того, что вызывает жар, дополнительные признаки и симптомы лихорадки могут включать: потливость; озноб; головную боль; боль в мышцах; потерю аппетита; раздражительность; общую слабость и т.д.
Дети в возрасте от 6 месяцев до 5 лет могут испытывать фебрильные судороги. По статистике, около трети детей, у которых есть один лихорадочный приступ, будут иметь еще один (чаще всего в течение следующих 12 месяцев).
Чтобы проверить температуру у взрослого или ребенка, можно выбрать один из нескольких типов термометров, в том числе оральные, ректальные, ушные (барабанные) и лобные термометры.
Хотя, это не самый точный способ измерения температуры, можно использовать классический термометр – подмышечный. Для его применения необходимо поместить устройство в подмышку и скрестить руки. Ребенка в этот период рекомендуется держать, чтобы ограничить его подвижность. Для максимально точных показателей, процедура измерений должна длиться как минимум 5 минут. Подмышечная температура несколько ниже, чем температура в полости рта.
Типы лихорадки
Лихорадку можно классифицировать в зависимости от того, как долго длится это состояние, и с какими температурными показателями граничит.
Температуру можно классифицировать по следующим явлениям:
- гипотермия – до 35 градусов по Цельсию;
- норма – от 35 до 37 градусов по Цельсию;
- гипертермия – повышение температуры выше 37 градусов по Цельсию;
- лихорадка – повышение температуры тела свыше 38 градусов по Цельсию с сохранением терморегуляции.
Высота температуры может помочь указать, какой тип проблемы вызывает ее. По протяженности времени различается температура:
- острого типа – длительность до 7 дней;
- суб-острого – длительность до 14 дней;
- хронического или постоянного – длительность более 14 дней.

#ШокКонтент — Егор Шип о тайном общении с Karna.Val, реакции на клип Егора Крида и творческих планах
Лихорадки, которые существуют в течение дней или недель без объяснения причин, называются “неопределенного происхождения”.
Диагностика заболевания
Диагностика жара проста – производится измерение температуры тела человека, если показания высоки, то диагностируется жар. Важно, чтобы температура человека проверялась в состоянии покоя, потому что физическая активность стимулирует повышение.
У человека диагностируется жар, если:
- температура во рту превышает 37,7 ° С (99,9 ° по Фаренгейту);
- температура в прямой кишке (анус) превышает 37,5-38,3 ° С (100-101 градусов по Фаренгейту);
- температура под мышкой или внутри уха превышает 37,2 градуса Цельсия (99 градусов по Фаренгейту).
Поскольку жар является симптомом, а не болезнью, когда врач подтвердил, что существует повышенная температура тела, он может назначить прохождение дополнительных анализов и исследований. В зависимости от того, какие другие признаки и симптомы существуют, они способны включать анализы крови, анализы мочи, рентгеновские снимки, КТ, МРТ и т.д.
Виды термометров
Для младенцев и деток дошкольного возраста рекомендуется использовать более безопасные термометрические устройства: ректальные, лобные, электронные, инфракрасные. Самые популярные и доступные – это ректальные.
Ректальные термометры
Алгоритм применения ректального термометра для младенцев:
- Нанести на головку устройства масляный крем (вазелин или обычное подсолнечное масло).
- Положить ребенка на живот.
- Осторожно вставить головку термометра в анальное отверстие ребенка на 1-2 сантиметра.
- Держать термометр и ребенка еще три минуты.
Важно: не отпускать термометр, пока он находится внутри ребенка. Если малыш извивается, устройство может пойти глубже и вызвать травму.
Ушной термометр
Ушной термометр – это одна из самых безопасных вариаций инфракрасного термометра.
Устройство должно быть правильно установлено в ухо ребенка, чтобы получить максимально точные показатели. Слишком много ушной серы может привести к неточным результатам.
Измерения температуры с помощью ушного термометра не являются точными у маленьких детей и не должны использоваться для детей в возрасте до 3 лет (36 месяцев). Это особенно актуально у детей младше 3 месяцев, когда получение точной температуры очень важно.
Электронный (оральный) термометр

Пациенты, достигшие 4-летнего возраста и старше, могут измерять температуру с помощью электронного термометра под языком с закрытым ртом.
- Очистить термометр мыльной водой или протереть спиртом и тщательно промыть.
- Включить и поместить его кончик как можно ближе к языку.
- Рот должен оставаться закрытым, так как открытый рот может привести к неточности показаний.
- Термометру нужно оставаться на месте около минуты или до тех пор, пока не услышите звуковой сигнал. Проверить цифровые показатели.
Важно: перед процедурой избегать горячих или холодных напитков в течение 15 минут для обеспечения правильных показаний.
Когда нужно обратиться к врачу?
Жар сам по себе не может быть причиной тревоги или поводом для вызова врача. Тем не менее, есть некоторые обстоятельства, когда все же следует обратиться за медицинской помощью.
Жар у детей
Необъяснимая лихорадка является большей причиной беспокойства у младенцев и детей, чем у взрослых. Обратиться к участковому педиатру нужно, если ребенок:
- младше трехмесячного возраста и имеет ректальную температуру 38° C или выше;
- в возрасте от 3 до 6 месяцев и имеет ректальную температуру 38,9° C и выше, и выглядит необычно раздражительным или сонливым;
- в возрасте от 6 до 24 месяцев и имеет ректальную температуру выше 38,9° C, которая длится дольше одного дня, но не показывает никаких других симптомов.
Если у малыша также есть другие признаки и симптомы, такие как простуда, кашель или диарея, то нужно позвонить доктору при первых признаках заболевания, не дожидаясь серьезных осложнений.
В случае, если ребенок себя ведет подвижно и температура тела варьируется у отметки 37 градусов по Цельсию, важно обеспечить ему полноценное питание, обильное питье. Причиной подобного рода изменения температуры могут быть разные факторы: эмоциональное и физическое напряжение, стрессы и т.д.
Врачу нужно срочно позвонить, если ребенок:
- вялый и раздражительный, неоднократно наблюдается рвота, сильная головная боль, боль в животе, или имеются какие-либо другие симптомы, вызывающие значительный дискомфорт;
- имеет жар после длительного пребывания на солнце или в сильно теплом помещении (есть подозрение на перегрев);
- пребывает с высокой температурой тела дольше трех дней;
- отказывается от еды, от игр, не хочет ни с кем вступать в контакт.

Важно внимательно следить за состоянием ребенка в период проявления жара, так как данный симптом может демонстрировать наличие в организме серьезных заболеваний, патологий или воспалительных процессов.
Симптомы у взрослых
Обратиться за медицинской помощью необходимо, когда температура тела достигла 39,4° C или выше. Немедленно обратитесь за медицинской помощью, если какой-либо из этих симптомов сопровождает лихорадку:
- сильная головная боль;
- необычная кожная сыпь, особенно если распространение сыпи быстро прогрессирует;
- необычная чувствительность к яркому свету;
- жесткая шея и боль при наклоне головы;
- умственная путаница;
- постоянная рвота;
- затрудненное дыхание или боли в груди;
- боль в животе или боль при мочеиспускании;
- судороги.
Причины лихорадки
Жар является результатом иммунного ответа тела на патогенные бактерии и посторонние микроорганизмы. Среди которых: вирусы, бактерии, грибы, наркотики или другие токсины.
Эти вещества считаются лихорадящими (так называемыми пирогенами) и вызывают иммунный ответ организма. Пирогены активизизируют гипоталамус в мозге для увеличения температуры тела, чтобы помочь организму бороться с инфекцией.
Жар возникает, когда область в мозге, называемая гипоталамусом – также известная как «термостат» тела – сдвигает поддержание нормальной температуры вверх. Человек при этом может почувствовать охлаждение и добавить слои одежды или обернуться в одеяло, может дрожать, чтобы обеспечить больше тепла телу, что в конечном итоге приводит к повышенной температуре (жару).
Нормальные показатели меняются в течение дня – они ниже утром и выше днем и вечером. Хотя большинство людей считают нормальным 36,6° C, температура тела здорового человека может варьироваться примерно от 36,1° C до 37,2° C – это считается вариантом нормы.
Сам жар не заразен, но если причиной подобного симптома являются вирусы и бактерии, то здоровый человек может приобрести само заболевание.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Жар или повышенная температура тела могут быть вызваны: вирусной и бактериальной инфекцией, а также заболеваниями, к которым они приводят; тепловым ударом; определенными воспалительными состояниями, такими как ревматоидный артрит – воспаление суставов; злокачественной опухолью; некоторыми лекарствами (антибиотиками и лекарствами, используемыми для лечения высокого кровяного давления или судорог); невротическим состоянием – термоневрозом.
Иногда причина жара не идентифицируется. Если у пациента есть лихорадка более трех недель, и врач не может найти причину после обширной оценки состояния, диагноз звучит, как «лихорадка неизвестного происхождения».
Осложнения
Дети в возрасте от 6 месяцев до 5 лет могут испытывать конвульсии, вызванные лихорадкой (фебрильные судороги), которые обычно включают потерю сознания и тряску конечностей с обеих сторон тела. Несмотря на тревогу родителей, подавляющее большинство фебрильных судорог не вызывает никаких отдаленных последствий.
Высокая температура в пределах до 40° C или длительные приступы лихорадки могут привести к: обезвоживанию; судорогам; потере веса; остальным серьезным осложнениям.
Очень важно приступить к лечению основной причины возникновения жара в ситуациях, описанных выше. Многие из инфекций, которые могут вызвать хоть и незначительное повышение температуры тела, зачастую приводят к тяжелым осложнениям в случае игнорирования столь явной симптоматики.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог, диетолог .
Общий стаж: 20 лет .
Место работы: ООО “СЛ Медикал Груп” г. Майкоп .
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия .
Источник: foodandhealth.ru
Гипертонический криз: как распознать угрозу

Артериальная гипертензия — состояние, при котором артериальное давление превышает показатель 140 мм рт.ст. Однако важно отметить, что вывод о своем давлении можно делать только при правильном его измерении — троекратно, сидя, в спокойной обстановке.
Если удается выявить причины артериальной гипертензии, то ее считают вторичной или симптоматической. При отсутствии явной причины она называется первичной, или гипертонической болезнью. Последняя встречается гораздо чаще, ею болеют больше 90% людей с повышенным давлением.
Артериальной гипертензией страдает 30-45% взрослого населения. До 50-летнего возраста заболевание чаще наблюдается у мужчин, после 50 лет – у женщин. Артериальная гипертензия — главный фактор риска развития сердечно-сосудистых заболеваний: инфарктов, инсультов, патологий почек.
Почему высокое давление нужно лечить?

При артериальной гипертензии кровь с большей силой давит на стенки сосудов и тем самым поражает их внутренний слой. При его повреждении в стенку сосудов встраиваются жиры и развиваются атеросклеротический бляшки. Бляшки перекрывают кровоток и органы испытывают нехватку кислорода и питательных веществ.
Кроме того, при высоком давлении в артериальном русле сердцу нужно приложить больше усилий, чтобы вытолкнуть кровь. Поэтому сердце гипертрофируется — увеличивается масса сердечной мышцы. Сердечная мышца растет быстро, а сосуды, которые ее питают — медленно. Интенсивность кровотока в сердце падает, что ведет к стенокардии — болям за грудиной.
Факторы риска гипертонии:
— возраст старше 55 лет
— избыточная масса тела
— потребление алкоголя, курение
— низкая физическая активность
— высокий холестерин
— сахарный диабет
— наследственность
Как отличить высокое давление от гипертонического криза?
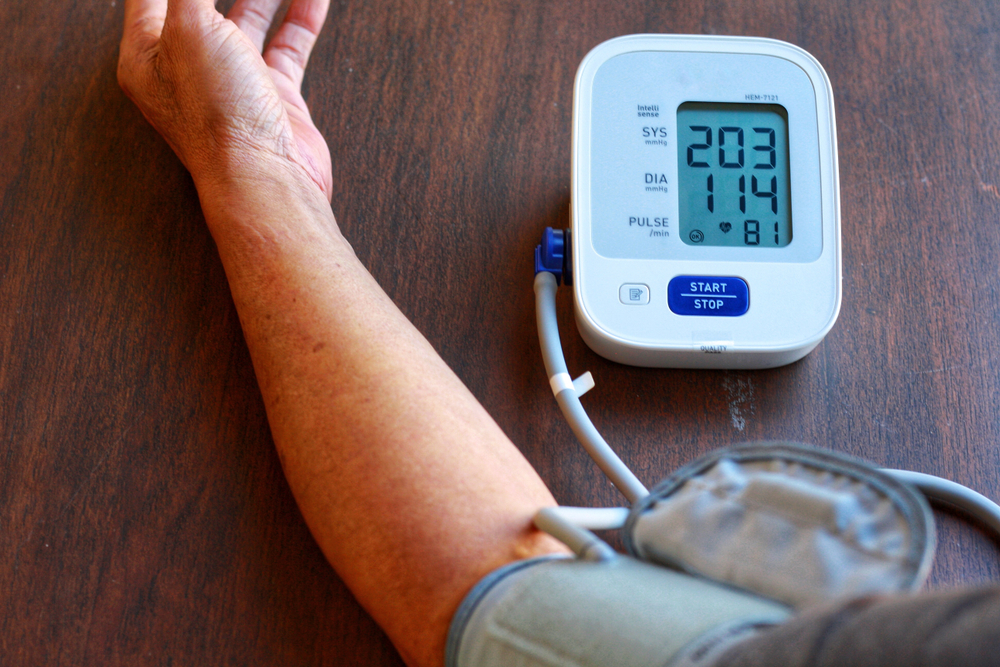
Криз — это не просто повышение артериального давления, а его критический скачок, когда показатель на тонометре поднимается выше 180/120. При этом, чтобы назвать криз кризом человек должен испытывать определенные симптомы:
— Тошнота и рвота
— Несвязная речь
— Спутанность сознания
— Нарушение зрения
— Изменение мимики
— Боли в сердце
— Одышка
Почему это происходит?
В норме в ответ на повышение давления сосуды расширяются, тем самым компенсируя состояние и защищая стенку сосудов и органы от поражения. При кризе на высоких цифрах артериального давления происходит срыв компенсаторных возможностей организма и сосуды сужаются, тем самым еще больше повышая давление. Через суженные сосуды кровь хуже притекает к органам, и они испытывают состояние ишемии. Особенно страдают мозг, сердце и почки.
Что делать, если у вас криз?
- Если вы почувствовали описанные симптомы при высоком давлении — необходимо срочно вызвать скорую помощь, потому что гипертонический криз может закончиться инсультом и инвалидностью.
- Приоткройте дверь в вашу квартиру, чтобы врачи могли быстро и беспрепятственно войти.
- Лягте на несколько подушек, чтобы ваша голова была выше положения тела — кровь оттечет в ноги и давление в артериях мозга немного снизится.
- Укройте ноги теплым одеялом. От тепла сосуды ног расширится и в них притечет кровь, тем самым также снизив артериальное давление в сосудах мозга.
- Примите таблетку каптоприла.
Почему именно каптоприл?
Время действия препарата — 40 минут. Это не слишком быстро и не слишком медленно. Нельзя сбивать давление быстро — резкое падение давления приведет к инсульту. При этом эффект нужен не через 3-4 часа, как действуют другие препараты, а быстрее, поэтом это не слишком медленно.
Как изменить образ жизни после эпизода повышения давления или гипертонического криза?
- Откажитесь от соли — это понизит ваше давление на 6-10 мм рт.ст
2. Ешьте больше продуктов с калием! Калий замедляет работу сердца, такая диета способна понизить давление на 5 мм рт.ст.
3. Похудейте! Каждый килограмм потерянного веса снижает АД на 1 мм рт ст.
4. Занимайтесь спортом! 150 минут физических нагрузок в неделю — это еще минус 5-8 мм рт.ст от вашего показателя артериального давления.
Источник: www.zdorovieinfo.ru
Купирование приступа вегетососудистой дистонии
Вегетососудистая дистония (ВСД) – синдром, который может быть обусловлен особенностями организма пациента или спровоцирован различными внешними и внутренними факторами. Часто происходит обострение ВСД осенью. Приступы, которые возникают каждый день, изматывают человека, нарушают качество жизни. Медикаментозная терапия обострения ВСД часто мало эффективна.
Врачи Юсуповской больницы проводят профилактическое лечение пациентов, страдающих вегетососудистой дистонией. Неврологи, эндокринологи, терапевты, гастроэнтерологи коллегиально принимают решение о схеме обследования пациента. Тяжёлые случаи вегетососудистой дистонии обсуждают на заседании Экспертного Совета, в котором принимают участие кандидаты и доктора медицинских наук. Медицинский персонал внимательно относится к пожеланиям пациентов, учитывает их эмоциональный фон.

Симптомы вегетососудистой дистонии
- ·ранний климакс;
- изменения со стороны щитовидной железы гипоталамического происхождения;
- акромегалоидные явления.
На электроэнцефалограмме выявляют изменения, которые указывают на вовлечение в процесс глубинных структур мозга. Для поражения гипоталамуса характерны расстройства сна и бодрствования в виде трудности засыпания, сонливости днём и поверхностного тревожного сна в ночное время.
При поражении связей гипоталамуса с височными долями мозга присоединяются симптомы височной эпилепсии:
- аура 1–3 мин с ощущениями перистальтики, тошноты, боли в животе;
- боли в области сердца, учащённое сердцебиение, аритмия;
- затрудненное дыхание;
- повышенная саливация;
- непроизвольное жевание, глотание;
- потливость с последующим выключением сознания и тонико-клоническими судорогами.

Схожесть некоторых симптомов ВСД с признаками эндокринных заболеваний является причиной проведения врачами Юсуповской больницы дополнительных обследований. Проявление адренергических кризов создаёт необходимость исключения феохромоцитомы. Для её исключения пациентам выполняют супраренографию, пиелографию, компьютерную томографию, сцинтиграфию. Делают анализ мочи во время приступа, с помощью которого определяют уровень катехоламинов.
При ВСД отсутствуют органические изменения со стороны всех систем организма, то же время определяются функциональные нарушения, особенно со стороны сердечно-сосудистой и пищеварительной систем. Симптомы ВСД наиболее выражены в период обострения.
Пациенты предъявляют следующие жалобы:
- слабость, быстрая утомляемость, вялость, особенно по утрам;
- неприятные ощущения, дискомфорт или колющие, давящие, жгучие, сжимающие боли в области сердца различной интенсивности;
- ощущения нехватки воздуха, неудовлетворенности вдохом, кашель;
- тревожность, нарушения сна, беспокойство, раздражительность, излишняя концентрация внимания на неприятных симптомах своей болезни;
- частые головные боли, головокружение;
- повышенная потливость;
- лабильность артериального давления и сосудистого тонуса.
В зависимости от преобладающих изменений тонуса сосудов выделяют нормотензивный, гипотензивный, гипертензивный и смешанный типы вегетососудистой дистонии. При гипотоническом типе ВСД на первый план выступают признаки сосудистой недостаточности. Артериальное давление при этом оказывается ниже 100/60 мм рт.ст. Пациента беспокоят быстрая утомляемость, слабость, склонность к изменению артериального давления при переводе тела из горизонтального положения в вертикальное. Часто возникают обмороки, которым предшествуют потемнение в глазах, головокружение.
При гипертоническом типе ВСД артериальное давление повышается более 140/90 мм рт.ст. Ведущими жалобами являются:
- головная боль;
- быстрая утомляемость;
- учащённое сердцебиение, вплоть до пароксизмальной тахикардии.
В области сердца иногда определяются зоны повышенной болевой чувствительности. Гипотонический и гипертонический типы ВСД сопровождаются покраснением кожи шеи и лица, похолоданием конечностей, мраморностью кожного рисунка.
Если пациента беспокоят в боли в области сердца, иногда резкие, жгучие, колющие, часто плохо локализованные, сердцебиение, ощущение перебоев в работе сердца – это кардиальный тип ВСД.

Симптомы ВСД в стадии обострения
Кардиоваскулярный симптомокомплекс при ВСД проявляется следующими симптомами:
- изменением сердечного ритма;
- лабильностью артериального давления;
- патологическими вазомоторными реакциями (покраснением, синюшностью, бледностью кожных покровов, приливами жара, зябкостью стоп, кистей).
- головную боль;
- предобморочное состояние;
- боли в области сердца;
- нарушение сердечного ритма;
- боль в животе, сочетающуюся с усилением перистальтики, тошнотой, отрыжкой воздухом.
- нарушением аппетита, моторики пищевода, желудка или кишечника;
- психогенной дисфагией (затруднением, дискомфортом при акте глотания или невозможностью совершить глоток);
- рвотой;
- чувством тяжести в эпигастрии;
- преходящим метеоризмом (вздутием кишечника);
- поносом;
- болью в брюшной полости.
- бледности, цианоза кожных покровов;
- зябкости кистей, стоп;
- ощущения приливов жара или холода;
- изменения дермографизма (слабое механическое раздражение кожи при проведении тупым предметом вызывает след в виде воспалённой опухлости);
- повышенной потливости ладоней и стоп.

Для мочеполового комплекса характерны цисталгия (учащённое болезненное, императивное мочеиспускание в отсутствие патологии мочевыделительной системы или изменений в моче) и сексуальная дисфункция (нарушение эрекции или эякуляции у мужчин, вагинизм или аноргазмия у женщин при сохранном или сниженном либидо, болезненные менструации). Гормональные колебания, в том числе и эндокринная перестройка организма после родов, послеродовой стресс провоцируют обострение симптомов ВСД.
Невротический симптомокомплекс проявляется следующими симптомами:
- утомляемостью;
- астенией;
- низким порогом болевой чувствительности;
- расстройствами сна;
- раздражительностью;
- сенестопатиями (болью в сердце, ощущением неудовлетворённости вдохом, чувством жжения в разных участках тела).
ВСД протекает с волнообразным усилением и ослаблением проявлений симптомокомплексов. Это связано с изменением этиологических факторов и условий жизни больного. Может наступить обострение ВСД осенью. Симптомы заболевания наиболее выражены во время «вегетативной бури» или кризов.
Остались вопросы? Мы вам перезвоним

Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Лечение пациентов, страдающих ВСД
Как избавиться от приступа ВСД? Лечение врачи Юсуповской больницы определяют индивидуально каждому пациенту. В ходе терапии врач не только сообщает больному об отсутствии у него угрожающего жизни заболевания, но и дезактуализирует страх, объясняет суть его состояния, природу симптомов и смысл планируемого лечения. Самолечение ВСД недопустимо.
Как побороть приступ ВСД? Врачи Юсуповской больницы проводят этиологическое, патогенетическое и симптоматическое лечение пациентов, страдающих вегетососудистой дистонией. Этиологическая терапия направлена на устранение причин, которые вызвали вегетативную дисфункцию.
Если причиной возникновения ВСД является заболевание внутренних органов, к лечению пациентов привлекают смежных специалистов. Для лечения пациентов, которые перенесли стресс, используют психотерапевтические методики коррекции психоэмоционального статуса больного. Развитие ВСД вследствие вредного профессионального влияния (шума, вибрации, электромагнитного излучения) требует проведения мероприятий по оздоровлению производственной среды, временного отстранения пациента от работы с дальнейшим рациональным трудоустройством.
В основе патогенетического лечения ВСД лежит коррекция астеноневротического синдрома. Для этого неврологи используют препараты, которые улучшают нейропластические процессы и медиаторный обмен, способствуют восстановлению церебральной гемодинамики и энергетического ресурса нейронов, повышают устойчивость нервной ткани к недостаточной концентрации кислорода. Проводят коррекцию психоэмоциональных дисфункций в зависимости от их модальности с использованием психотерапевтических методик и психотропных средств (транквилизаторов, анксиолитиков, антидепрессантов).
Сосудистая терапия направлена на устранение церебральной дистонии сосудов головного мозга и обеспечение адекватной доставки питательных веществ. Врачи Юсуповской больницы индивидуально подходят к выбору сосудорасширяющих препаратов в зависимости от вида цереброваскулярных нарушений. При наличии спазма артериального русла назначают препараты сосудорасширяющего действия (сермион, винпоцетин, винкамин, нимодипин). В случае венозной дисфункции используют лекарственные средства, влияющие на венозные сосуды (гинкго билоба, диосмины, препараты конского каштана).
При повышении внутричерепного давления устанавливают истинную причину ликворной гипертензии с помощью современных методов диагностики. Если её причиной является церебральный ангиодистонический синдром, используют диуретические средства. Нейропластические процессы улучшают с помощью нейропептидов, витаминных препаратов, фосфолипидов и стимуляторов их синтеза.
Чтобы снять приступ ВСД, применяют симптоматическое лечение:
впри развитии гипотонических и синкопальных состояний, помимо средств патогенетической терапии, назначают симпатомиметики
если у пациента развилась артериальная гипертензия, применяют гипотензивные средства
при гиперацидных состояниях отдают предпочтение блокаторам гистаминовых рецепторов и ингибиторам протонной помпы
головокружение проходит после приёма блокаторов центральных Н3-рецепторов
Как предотвратить приступ ВСД? При тяжёлом течении вегетативной дистонии и кризовых состояниях неврологи проводят медикаментозное лечение сочетании с лазеротерапией. Реабилитологи применяют различные виды массажа, инновационные физиотерапевтические процедуры.
Как побороть приступ ВСД? Записывайтесь на приём к врачам по телефону Юсуповской больницы. После обследования с помощью новейших аппаратов и методов лабораторного исследования невролог установить истинную причину ВСД, подберёт препараты, которые надо принимать при приступе и для профилактики вегетососудистых кризов.
Источник: yusupovs.com
Что такое приливы и почему эти симптомы появляются у женщин: все о лечении климакса
Основные симптомы приливов у женщин в периоде климакса выглядят одинаково — это сильный жар, начинающийся с небольшого ощущения тепла в области лица, шеи и груди, а затем переходящий на все тело. Пароксизм гиперемии кожи сопровождается повышенной потливостью, учащенным сердцебиением и покалываниями в районе пальцев. Длится подобное состояние от 30 секунд до 10 минут, появляясь по нескольку раз в день. Оно приносит не только физический, но и психоэмоциональный дискомфорт, заставляя пациенток гинекологических клиник вспоминать о потенциальных возрастных заболеваниях. Диагностировать данный около-патологический процесс достаточно непросто — для этого придется сдать анализ на расширенный гормональный профиль и записаться на УЗИ половых органов.
02 сентября 2022

Ночные приливы у женщин — что это значит
К числу наиболее характерных и наименее приятных климактерических симптомов относится пароксизм жара, сочетающийся с гиперемией кожи. Огромное количество девушек, вступивших в жизненный этап постепенного исчезновения менструальных циклов, страдают от разных признаков представленной болезни. Патогенетические механизмы недуга специалистами изучены уже давно — череда неприятных ощущений формируется из-за нарушения системы регулирования температуры в гипоталамусе. Высший нейроэндокринный модуль отказывается нормально работать, в первую очередь, ввиду снижения уровня эстрогена.

Распространенность и общие характеристики приливов
Рассматриваемый около-патологический процесс на пустом месте не возникает. Причем ключевой причиной его появления может стать не только банальный климакс. Панические атаки, сахарный диабет, заболевания в области щитовидной железы, карциноидный синдром — вот список основных поводов для образования синдрома пароксизма жара.
Вазомоторная симптоматика поставляется в максимально комплексном виде. На ее интенсивность влияет практически все: от наследственности и рациона питания до применяемой медикаментозной терапии и физических изменений от возраста. Именно поэтому от соответствующего недуга страдают до 80% дам, испытывающих на себе эффекты менопаузы.

Механизмы возникновения приливов
В организме каждого человека есть гипоталамо-гипофизарная система, отвечающая за работу всех желез внутренней секреции. Ее центральным элементом является гипоталамус — высший нейроэндокринный регулятор. У женщин его функциональность обеспечивается эстрогеном.
По прошествии годов уровень данного гормона в крови снижается, из-за чего регламенты деятельности мозга постепенно приходят в негодность. Находящаяся там структура стабилизации температуры тела также получает ощутимый урон. Она попросту «не понимает», в какой момент необходимо активировать узлы, заведующие чувствами жара и потливости. К счастью, современная медицина с легкостью возвращает ситуацию в привычное русло, путем задействования специализированных препаратов.
Нередко рассматриваемый синдром формируется благодаря другим причинам, никак не связанным с гипоталамо-гипофизарной системой. На интенсивность симптоматики влияют патологии щитовидной железы, признаки сахарного диабета или, например, резкие и частые панические атаки.
Когда начинаются приливы ночью у женщин — особенности климактерической менопаузы
Самый распространенный повод для образования соответствующего недуга. Во время климакса в организме девушки происходит целая череда изменений. Гормональные сбои и нарушения нервной регуляции приводят к заболеваниям, проявляющимся по-разному. Пациентки гинекологических клиник жалуются на внезапные покраснения лицевых, шейных и туловищных областей.
В указанных зонах наблюдается стойкая повышенная потливость, которая сопровождается мигренью, головокружением и аритмией. Приступ длится от нескольких секунд до десяти минут, в зависимости от запущенности состояния.
Панические атаки
Вегетативный криз — это внезапное и очень мощное ощущение тревоги. Оно вызывается конфликтными или травмирующими психику ситуациями, случившимися относительно недавно. Еще одна причина для формирования такой болезни — набор биологических триггеров.
Спровоцировать сильный удар могут банальные гормональные перестройки, наступающие при овуляции или беременности, а также в моменте аборта. У пациентов наблюдается либо безмерная тоска, либо наоборот, немотивированная агрессия к окружающим. Сессия растягивается на 15-20 минут, с пиковой интенсивностью на середине указанного временного промежутка.

Сахарный диабет
Основные причины и способы устранения ночных приливов жара к лицу и телу у женщин варьируются в зависимости от анамнеза. Нередко подобная климатическая картина наблюдается именно у девушек-диабетиков. Недостаток глюкозы приводит к сильным нарушениям, сказывающимся на здоровье организма. Диагностировать соответствующую патологию достаточно легко — ее ключевой симптоматикой становится жажда, повышенный аппетит и увеличение количества суточной мочи. К проявлениям добавляется бессонница, одышка и резкие приступы нехватки чувства воздуха.
Бороться с перечисленными симптомами самостоятельно нельзя — нужно отправляться к врачу, готовому провести осмотр и полный комплекс лабораторных исследований. По результатам анализов, специалист назначит медикаментозную терапию. В ее состав может быть включен, в том числе и инновационный препарат под названием «Лаеннек». Современное инъекционное средство дает иммуномодулирующий и гепатопротекторный эффект, помогая пациентам клиник при разных заболеваниях. О пользе основного действующего вещества лекарства рассказывается здесь.
Патологии щитовидной железы
По статистике, женщины намного чаще мужчин страдают от болезней аутоиммунного спектра. Теориедиты и тиреопатии провоцируют, в том числе и приливы. Приступы сопровождаются аритмией, кожными покраснениями и ощущениями мощного эмоционального возбуждения. Кризис развивается внезапно, и растягивается на достаточно продолжительный срок — вплоть до 1,5-2 часов.

Посткастрационный синдром
Недуг, от которого регулярно мучаются девушки, перенесшие оперативное вмешательство по удалению матки или яичников. Ключевая симптоматика наблюдается уже спустя несколько недель после окончания периода послеоперационного восстановления и реабилитации. К стандартным проявлениям добавляются вторичные климатические признаки. Речь идет о значительных болях в области сердца и груди, а также о гипертонических кризисах. Приступы длятся по 10-15 минут, в зависимости от определенных клинических факторов.
Карциноидный синдром
Нередко ответом на вопрос о том, как и почему происходит прилив и бросает в жар при климаксе, становится диагностированная нейроэндокринная опухоль. Понять, что проблема кроется именно новообразовании, можно по учащению пульса, падению артериального давления, головокружению и потемнению в глазах. В качестве вторичных симптомов выступают слезотечения и разнообразные конъюнктивы гиперемического формата.
Редкие причины
Расстройства могут быть достаточно специфическими:
- заболевания репродуктивной системы;
- ятрогенные факторы (постгистерэктомический синдром и пр.);
- поражение действующей структуры ЦНС;
- гипертрофическая легочная остеоартропатия.
Виной всему регулярно становится даже психосоматика, включающая в себя как психогенные, так и функциональные признаки.
Продолжительность приливов
То, на сколько растянется приступ, напрямую зависит от механизма самой патологии. Если речь идет о классических панических атаках, то вегетативный криз длится порядка 15-20 минут. Недуги щитовидной железы формируют максимально пролонгированные кризисы, на срок от 1,5 до 2 часов.
Проявления, вызванные исключительно менопаузой и климактерическими расстройствами, возникают и проходят практически мгновенно — их протяженность нередко варьируется в районе 30-120 секунд. Частота во всех представленных случаях одинакова. Пациентки страдают от внезапных вспышек пароксизма жара по 2-3 раза в день, преимущественно, в темное время суток.

Как избавиться от женских приливов, и что делать с потливостью по ночам
Для уменьшения негативных последствий упомянутых болезней нужно обратиться к врачу. К тому же, следует позаботиться о соблюдении определенных профилактических правил:
- избегаем походов по баням и саунам;
- сидим дома и не гуляем в жаркую погоду;
- отказываемся от курения и нездоровой пищи;
- забываем про алкоголь и спиртное;
- кушаем в соответствии с нормами строгой диеты.
Изменение рациона питания — это один из самых действенных методов борьбы с классическим пароксизмом жара. Стараемся добавить в свою продуктовую корзину кокосовое, соевое и оливковое масло, а также чечевицу, семена льна, фасоль, ячмень и рожь. Не забываем про еду, богатую фитогормонами — авокадо, капуста, орехи и пр.
Лечение приливов при климаксе
Самолечением заниматься не стоит — организовать грамотную терапию сумеет только опытный врач, собравший максимально полную картину анамнеза. Для диагностики заболевания применяется целый комплекс инструментов: от банального опроса и лабораторных исследований до рентгенографии и УЗИ половых органов. Только после того, как доктор получит и вынесет верное заключение, он сможет грамотно подойти к процессу подбора препаратов.
Купировать резко начавшийся приступ нужно по шагам выданной специалистами инструкции. Открываем окно, выходим на свежий воздух, снимаем теплую одежду и выпиваем стакан прохладной воды. Стараемся успокоиться — волнение усиливает и без того критических психоэмоциональный дискомфорт.

Гормонозаместительная терапия (ГЗТ)
Ответ на вопрос о том, как долго могут продолжаться приливы при климаксе, не знает никто, по крайней мере, до проведения комплексных медицинских обследований. Самой частой причиной образования недуга становится недостаток основного женского гормона.
Эстроген, переставший поступать в гипоталамо-гипофизарную систему в необходимом количестве, нарушает работоспособность структуры, регулирующей температуру тела. Увеличить процент его нахождения в крови получится, в том числе и искусственным путем, при помощи разных лекарств и инъекций. Причем биоидентичных и «натуральных» стероидов следует избегать, так как они редко проверяются производителями на предмет соответствия стандартам качества. Практика показывает, что трехмесячная гормонозаместительная терапия устраняет до 90% всех проблемных симптомов. Обращаться за ее назначением следует, конечно же, в профильную клинику.
Приливы при климаксе: лечение без гормонов
Смягчать интенсивность симптоматики климактерической менопаузы можно по-разному. Многие женщины продолжают опасаться радикальных методов и курсов, обращая свое внимание на другие, менее решительные подходы. Их эффективность нередко пребывает в районе крайне положительных величин. Избавить себя от пароксизма жара, сочетающегося с гиперемией кожи, получится даже путем приема базовых витаминных и минеральных комплексов. Правда, даже такие, самые слабые и потенциально безвредные таблетки, должны употребляться под контролем со стороны докторов.
Препараты, нормализующие артериальное давление
В период классической менопаузы в организме наблюдается жесточайшее нарушение водно-солевого баланса. В теле начинает задерживаться чрезмерно внушительный объем всевозможных жидкостей (в том числе и крови). Со временем образуется полноформатная гипертензия, купировать которую нужно исключительно специальными лекарствами. На полках аптек и фармацевтических маркетплейсов получится отыскать разные марки таблеток, способствующих уменьшению потливости, и снимающих жар в течение кризисов.
Успокоительные средства и антидепрессанты
С тем, сколько продолжаются приливы при климаксе у женщин ночью, и как долго они длятся, мы разобрались — осталось понять, как избавиться от симптомов представленного около-патологического процесса. Хорошую эффективность демонстрируют седативные препараты, стабилизирующие состояние сосудов. Правда, такие вещества поставляются в комплекте с внушительными «побочками». Определенные группы соответствующих лекарств вызывают полноформатное привыкание, с последующей абстиненцией и синдромом отмены. Употреблять их следует крайне аккуратно, и только с оглядкой на мнение специалиста.

Витаминные и минеральные комплексы
Отдельным блоком стоят витамины и минералы — они нормализуют работу организма, давая ему отдых и время на накопление дополнительных ресурсов. Обратить внимание стоит на таблетки, содержащие в себе кальций, магний, бор, а также группы B и D. Помогут и биологически активные добавки, произведенные на основе традиционных фитоэстрогенов. Стараемся приобретать наборы, обогащенные кокосовыми маслами, женьшенем, ромашкой, календулой, финиками, гранатами, клевером и люцерной. Можно посмотреть в сторону настоек и аптечных фито-чаев.
Климакс без приливов: реальность или мечта?
Статистика показывает, что у 80% женщин, переживающих климактерический период, появляется синдром пароксизм жара. У одних пациенток гинекологических клиник он наблюдается чаще, но точную вероятность появления сопутствующей симптоматики предсказать нельзя. Девушкам следует заранее заботиться о состоянии собственного иммунитета.
Дать организму необходимую защиту получится, например, при помощи препарата «Лаеннек». Инновационное средство инъекционного типа дает максимально комплексный иммуномодулирующий и гепатопротекторный эффект. Оно помогает бороться с самыми разными заболеваниями — от жировой дистрофии печени до атопического дерматита.
Источник: rhana.ru