Подагра
Вся важная информация о подагре
Заболевание подагра характеризуется наличием аутовоспалительных особенностей и регулярными острыми приступами. Чаще всего патология развивается в суставах стоп и в области большого пальца, но подагра на руках, в локтях, коленях также может дать о себе знать.
У мужчин заболевание диагностируется после 40 лет, а у женщин – после менопаузы. Приступ подагры сложно спрогнозировать. Он наступает внезапно. Какой именно фактор влияет на кристаллизацию моноурата натрия с последующим образованием тофусных очагов – неизвестно. Нарушение концентрации мочевой кислоты в крови может быть генетически обусловленным или приобретенным.
Какие причины развития патологического состояния суставов
Причины подагры кроются в нарушении пуринового обмена. И большую роль в этом играет питание человека. В списке причин находятся:
Симптомы при подагрическом артрите
У вас появились симптомы подагры?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 126-41-31
ПОДАГРА | Болезнь королей? | Причины, Симптомы, Лечение!
p> Симптому подагры проявляются внезапно. Приступы появляются преимущественно в ночное время. Спровоцировать может стресс, эмоциональное перенапряжение, переутомление, незначительная травма или избыточное употребление белковой пищи. Диета при подагре имеет большое значение. С ее помощью можно корректировать состояние и течение болезни.
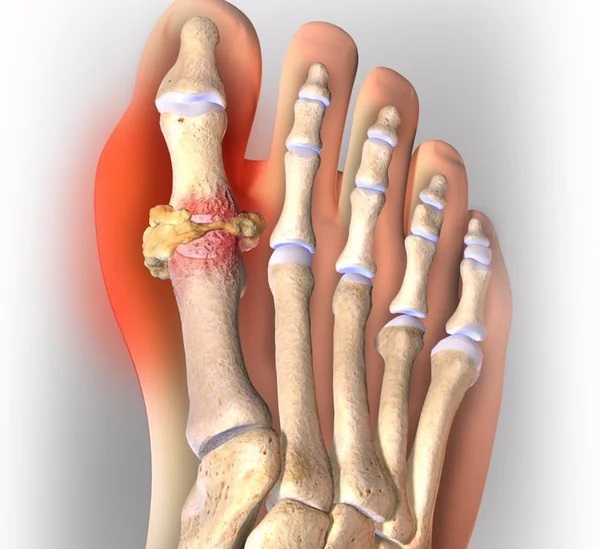
- сильный болевой синдром;
- наростание боли в течение 8-12 часов;
- покраснение и отечность в области пораженного сустава;
- гипертермия кожи и повышение температуры тела;
- ограниченная подвижность суставов;
- могут быть тофусы с извержением содержимого.
Классификация и виды подагры
По классификации подагра подразделяется две категории. Первичная и вторичная форма обусловлены разными факторами. Клиническая картина имеет отличия. Острая или первичная подагра симптомы проявляет внезапно. Общее самочувствие ухудшается, может быть лейкоцитоз и тахикардия. Приступ подагры может затягиваться до 3 недель.
Без терапии и при наличии воспалительного процесса больше 3 месяцев заболевание переходит в хроническую стадию. В системе классификации различают следующие виды подагры:
- идиопатическая;
- тофусная;
- свинцовая;
- молибденовая;
- известковая;
- ревматоидная;
- неуточненной этиологии.
Гендерные различия течения заболевания
Соотношение случаев патологии между мужчинами и женщинами составляет в среднем 7:1. Признаки подагры у женщин проявляются меньше по причине низкого содержания мочевой кислоты в крови и более высокого показателя эстрогена в крови. После менопаузы показатель приближается к уровню мужчин.
Если раньше средний возраст для патологии составлял 40 лет, то сейчас начинается от 30. С каждым годом количество пациентов с подагрическим артритом увеличивается. Исследования в этой области показали один из факторов, почему у женщин стала чаще диагностироваться подагра. Причина кроется в приеме диуретиков. В 1/3 случаев это необоснованное решение.
Для подагры признаки и лечение у женщин имеют свои особенности в зависимости от возраста. Например, может повыситься риск развития заболевания при ранней менопаузе.
Какие группы людей подвержены ревматической патологии
Подагра, что это за болезнь – основной вопрос, когда начинает ухудшаться самочувствие на фоне характерных симптомов. В группе риска находятся люди, которые:
- имеют генетическую предрасположенность;
- часто употребляют алкоголь;
- в анамнезе имеют частые инфекционные болезни;
- впадают в крайности питания (голодание и переедание);
- часто посещают сауны и бани.
В чем опасность подагры
Симптомы подагры у женщин и мужчин нельзя игнорировать и терпеть в надежде, что боль утихнет сама. Без должного внимания к купированию приступов большая вероятность разрушения пораженных суставов. Особенно, когда кристаллизация становится ощутимее, боль интенсивнее и патология переходит в хроническую стадию. Диагностика подагры позволяет установить стадию болезни и принять меры. В противном случае возможно развитие осложнений в виде распространения подагрического артрита на другие суставы и мочекаменной болезни.
Подагрический артрит: диагностика и терапия
Проявление признаков подагры и лечение заболевания зависит от интенсивности развития патологии. Диагностические мероприятия начинаются со сбора анамнеза. Врач устанавливает наличие хронических заболеваний, генетической предрасположенности, провоцирующих факторов, образ жизни и привычки питания. Признаки и лечение подагры у мужчин и женщин схожи. Лабораторные и инструментальные исследования состоят из:
- анализов крови (общий и биохимический);
- общего анализа мочи;
- исследования синовиальной жидкости;
- исследования уровня мочевой кислоты;
- определения уровня уратов в сыворотке;
- бактериологии синовиальной жидкости;
- пункции сустава (по назначению врача);
- МРТ суставов;
- УЗИ суставов;
- МРТ почек;
- УЗИ почек.
Назначение лечения
Для заболевания подагра лечение назначается в зависимости от полученных результатов анализов. Терапия назначается врачом-ревматологом. Полностью вылечить подагру нельзя. С помощью поддерживающей терапии и соблюдения медицинских рекомендаций, контроля питания можно купировать болезненные приступы, их интенсивность и регулярность возникновения.
Для подагры клинические рекомендации заключаются в применении фармакологических и немедикаментозных методик. Главная задача – стабилизация показателей уровня мочевой кислоты в крови и уменьшение количества кристаллических отложений. Условно можно разделить лечение подагры на три этапа:
- купирование острого приступа и уменьшение болевого синдрома;
- предупреждение развития заболевания;
- профилактика патологии.
Лекарство от подагры прописывает ревматолог в зависимости от тяжести приступа, количества пораженных суставов, наличия почечной недостаточности. В медикаментозной терапии в разной комбинации и концентрации применяют: колхицин, преднизолон, НПВП, ГКС внутрисуставно, ингибиторы ксантиноксидазы и др. Лечение подагры на ногах у мужчин и женщин во многом зависит и от соблюдения специальной диеты.
Лечение подагры в домашних условиях предполагает выполнение медицинских рекомендаций: прием лекарств по назначенной схеме и соблюдение диеты на постоянной основе.
Специфика составления рациона
Особый контроль требует питание при подагре с целью понижения до допустимого уровня мочевой кислоты в крови. Ревматолог проводит детальную консультацию каждому пациенту, ведь от самоконтроля зависит результат терапии. Рекомендуется придерживаться диетического питания – стол №6 и №8.
Запрещенные продукты при подагре:
- жирные разновидности рыбы, мяса, субпродукты;
- алкоголь в любом виде и количестве;
- консервы, сало, мясные бульоны;
- бобовые (фасоль, соя и горох) и грибы;
- шоколад, какао, крепкий чай, кофе;
- щавель, шпинат, баклажаны, редис, салат;
- копчености и колбасные изделия;
- малина и кондитерские изделия с жирными кремами.
Источник: www.medicina.ru
Что такое подагра?
Подагрой называют болезнь, при которой в суставах скапливаются соли мочевой кислоты в виде — ураты. Мочевая кислота находится в крови всегда, но когда ее становится слишком много, она образует игольчатые кристаллы, которые, собираясь в полости суставов, дают резкую боль. В 60% случаев сначала поражается сустав первого пальца ноги. Боль бывает очень интенсивной.
Подагра — системное заболевание, и со временем, кроме большого пальца, могут страдать и прочие суставы. Полного излечения не происходит, но с помощью лекарственных препаратов можно снять обострение, а с помощью диеты — предотвратить новые приступы.
Перелом шейки бедра: смертельно опасная травма
Для пожилого человека перелом шейки бедра – одна из самых опасных травм, которая нередко приводит к смерти пациента.
Распространенность подагры

Подагра обнаруживается у трех человек из каждой 1000. Чаще болеют люди старше сорока лет, а женщины — в климактерическом периоде, так как к этому возрасту возникают дистрофические изменения суставов, способствующие задержке в них уратов. Мужской пол болеет подагрой в 9 раз чаще женского, что, по-видимому, связано с большим объёмом мышечной массы, особенностями стиля жизни и рациона, а также гормональным статусом. Все это приводит к более быстрому накоплению у мужчин мочевой кислоты.
С подагрой врачи и больные знакомы с давних пор. Она даже упоминается в трудах Гиппократа. В Древнем Риме обострения подагры нередко случались после изобильных пиров. Подагру ранее считали болезнью королей, подчеркивая, что к ней может приводить переедание. Однако роль уратов в возникновении подагры установлена только в 1961 году.
Подагра: излишек мочевой кислоты в крови
Как уже упоминалось, к подагре приводит выпадение кристаллов уратов из насыщенного раствора при большой концентрации мочевой кислоты в крови. Что интересно, в животном мире только у человека и приматов мочевая кислота выводится почками в неизмененном виде. Остальные животные удаляют ее в виде безопасного аллантоина, и чем ниже класс живых существ, тем на менее опасные вещества распадается мочевая кислота. Это дало почву для шутки, мол, существует гипотеза, что именно мочевая кислота сделала нас умными. Также считается, что люди, болеющие подагрой, отличаются взрывным темпераментом, легко раздражаются.
Поскольку мочевая кислота удаляется из организма почками, то почки — это второй орган, который поражает подагра. В них могут образоваться камни из уратов, и со временем нарушение оттока мочи может закончиться почечной недостаточностью. Теперь, когда уже ясно, что причиной подагры служит отложение солей мочевой кислоты, давайте посмотрим, что же способствует росту концентрации этой кислоты в крови.
Факторы риска подагры: все хорошо в меру

К факторам риска подагры относят:
- ускоренный распад мышечной ткани (к этому есть наследственная предрасположенность, и наследование чаще происходит по мужской линии);
- большое количество белков в пище;
- интенсивные спортивные тренировки, баня;
- обильные застолья с мясной пищей, особенно при переедании;
- ожирение (у лиц с ожирением риск подагры возрастает в 2 раза);
- возраст старше 50 лет;
- курение;
- алкоголь (особенно пиво и виноградные вина);
- малоподвижный образ жизни (как говорится, все хорошо в меру, и эта болезнь — хороший тому пример: вредит как слишком интенсивный спорт, так и полное его отсутствие);
- прием аспирина во время приступов (он усиливает боль);
- раннее начало артериальной гипертонии;
- болезни почек;
- травмы и перегрузка суставов (например, при долгой ходьбе);
- прием мочегонных (так как снижение объёма жидкости повышает уровень мочевой кислоты).
Боль при подагре: подагрический артрит
Каковы проявления подагры? В первую очередь, больные отмечают острейшую боль в суставе большого пальца. Боль при подагре так сильна, что несчастный не может даже накрыть ногу простыней. Прикоснуться к больному суставу и двигать пальцем невозможно. Недаром древние греки назвали эту болезнь «нога в капкане» — так переводится слово «подагра».
Чаще боль при подагре возникают ночью. Иногда приступу предшествует покалывание в суставе. Над больным суставом образуется припухлость — так называемый тофус. В нем содержатся колючие кристаллы уратов. Если болезнь не лечить, то с течением времени такие же тофусы возникают и на коже, и даже на ушных раковинах.
Помимо большого пальца могут поражаться суставы в области пяток, лодыжек, коленные и локтевые суставы, запястья. Это микрокристаллический артрит. Но наиболее яркий и, в большинстве случаев, первый признак подагры — это боль в большом пальце.
При первом приступе боли при подагре могут перестать беспокоить через 3—10 дней, но затем последует обострение, и чем дальше — тем меньше времени будет проходить между приступами. Постепенно происходит деформация пораженных суставов, они все хуже двигаются, больному становится трудно ходить и делать определенные движения. Кроме того, высокий уровень мочевой кислоты в крови связан с такими состояниями, как сахарный диабет, увеличение холестерина, болезни сердца, почек, гипертоническая болезнь.
Диагностика подагры
Диагностика заболевания производится по специфическим жалобам больного и по концентрации мочевой кислоты в крови. Если она превышает 416,4 мкмоль/л (у женщин — 356,9 мкмоль/л), можно думать о подагре, даже если приступов еще не случалось. И, тем не менее, критериями диагноза подагры считают: 2 и более обострения в год, увеличение концентрации мочевой кислоты в крови, обнаружение кристаллов уратов при пункции сустава. Можно проверить себя на подагру самостоятельно: если вставать на цыпочки с упором на большие пальцы больно, есть риск заболевания. Кроме названных процедур, при диагностике исключают другие болезни суставов и исследуют состояние почек.
Как лечить подагру?
Подагру лечит врач-ревматолог, но начать можно с посещения участкового терапевта. Лечение состоит из устранения приступа и предотвращения накопления в крови мочевой кислоты. При приступе применяют обезболивающие и противовоспалительные средства. Существует несколько лекарственных средств, применяемых при подагре.
Так, колхицин, препарат растительного происхождения, уменьшает кристаллизацию мочевой кислоты. Применять его имеет смысл в первые 36 часов от начала приступа. Кроме того, колхицин используется для предупреждения новых приступов в период ремиссии.
Второй препарат — аллопуринол — синтетический. Он ограничивает синтез мочевой кислоты, снижает ее концентрацию в крови и предотвращает отложение в кристаллическом виде. Также он уменьшает выведение мочевой кислоты почками, что защищает от образования почечных камней.
Есть и более современные препараты, среди них — фебуксостат, похожий по механизму действия на аллопуринол, и пробенецид, который усиливает удаление из организма мочевой кислоты. Также в качестве лечебных процедур используется физиотерапия. А тофусы можно удалить хирургически. Больным рекомендуют снизить вес и выполнять неинтенсивные физические упражнения в период между приступами.
Диета при подагре

Но главное в терапии подагры — коррекция питания. Диета при подагре не включает какие-то продукты, а скорее исключает их. Так, из рациона больного убирают:
- пивные дрожжи и пиво;
- печень, сердце, язык и другие субпродукты;
- соленую рыбу, особенно сельдь и сардины;
- шпроты;
- все виды красного мяса, в том числе баранину, говядину, конину и особенно телятину;
- колбасу;
- креветки;
- бобовые;
- грибы;
- копчености;
- баклажаны и капусту;
- консервированные овощи;
- шоколад, кофе, чай;
- мясные и рыбные бульоны.
Между тем, важно подчеркнуть, что диета при подагре не означает голодания. Голодать больной не должен ни в коем случае и ни по какой методике, так как при этом усиливается разрушение мышечной ткани и повышается уровень мочевой кислоты в крови.
Такой жесткой диеты при подагре следует придерживаться только при приступе, по мере выздоровления эти продукты можно вновь вводить в рацион, но понемногу. Сегодня упор делается скорее на лекарственную терапию, чем на диету. Употребление алкоголя способствует обезвоживанию, поэтому при обострении он противопоказан. Также при остром приступе нельзя принимать аспирин.
При подагре очень эффективно каждый день пить сок сельдерея. Содержащиеся в сельдерее биологически активные вещества способны связывать мочевую кислоту и выводить ее из организма. Полезными считаются вишневый сок, ананасы, красный перец. Последний богат витамином С. Между тем, исследованиями доказано, что чем выше уровень витамина С, тем ниже заболеваемость подагрой.
Поэтому хорошо также пить сок с лимоном. Воспаление хорошо снимают куркума и имбирь. Наконец, больным подагрой рекомендуется каждый день выпивать по 6—8 стаканов чистой воды.
Лечение подагры без лекарств

К народным средствам от подагры относят голубую или белую глину и ванночки с содой и йодом. Глину разводят водой до кашицеобразного состояния, смазывают больное место, надевают полиэтиленовый пакет и носок и оставляют на всю ночь. Предполагается, что две недели такого лечения «вытянет» кристаллы уратов из сустава. Второй способ — ванночки.
На три литра чистой воды берется девять капель йода и 4 чайные ложки соды. В таком растворе надо держать ноги регулярно, срок лечения — опять же две недели. Народные средства порой бывают весьма эффективны, но все же при приступе подагры, даже если он уже прошел, разумнее всего посетить врача, который назначит лекарства и подскажет, как лучше питаться.
Читайте далее

Перелом шейки бедра: смертельно опасная травма
Для пожилого человека перелом шейки бедра – одна из самых опасных травм, которая нередко приводит к смерти пациента.
Источник: medaboutme.ru
Подагра
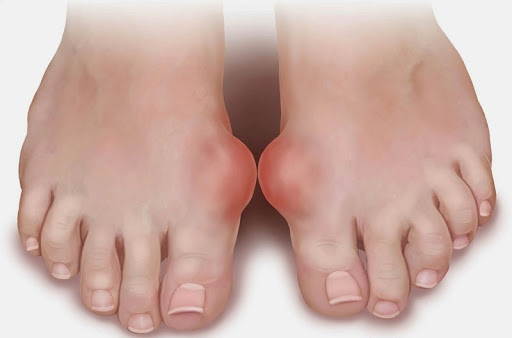
Подагра — ревматическая болезнь, вызванная отложением солей мочевой кислоты в суставах. Симптоматика складывается из боли, образования тофусов (подагрических узелков), деформации сустава, нарушения его подвижности. При отсутствии лечения уратные микрокристаллы накапливаются во внутренних органах, чаще почках, что приводит к развитию осложнений: нефрита, пиелонефрита, почечной недостаточности, мочекаменной болезни. Диагностируют подагру на основании симптомов, данных рентгенографии, пункции сустава. Лечение включает медикаментозную терапию, физиотерапевтические процедуры, соблюдение диеты.
Причины
- лейкоза,
- лимфомы,
- псориаза,
- гемолитической анемии,
- патологий почек.
Риск появления подагры возрастает при ожирении, малоподвижном образе жизни, однообразном и избыточном питании, повышенном потреблении мясной пищи, кофе, шоколада, бобовых, лекарственной и алкогольной интоксикации. Другие провоцирующие факторы — микротравма сустава, хирургическое вмешательство, инфекция.
Позвоните прямо сейчас
Записаться
Выбрать время
Стадии и симптомы
В развитии подагры выделяют три стадии:
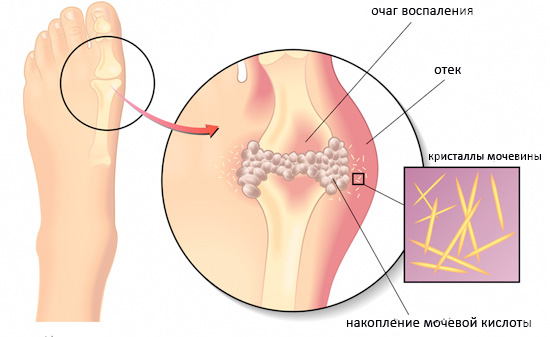
- острый подагрический артрит,
- межприступная (интервальная) подагра,
- хронический подагрический артрит.
Острый приступ подагры возникает внезапно на фоне полного здоровья и скрытого течения гиперурикемии (повышенного содержания солей мочевой кислоты в крови). Как правило, приступ случается поздней ночью или рано утром, и нередко спровоцирован травмой, употреблением жирной пищи или алкоголя, переохлаждением, обострением сопутствующих заболеваний. Проявляется острой пронизывающей болью, чаще в области плюснефалангового сустава большого пальца стопы. Реже поражаются плечевые, лучезапястные, локтевые, тазобедренные суставы.
Боль резкая, интенсивная, ограничивает любые движения. Пациенты сравнивают болезненные ощущения с «укусом собаки». Сустав опухает, краснеет, кожа становится горячей, температура тела повышается до 38–39°С. Людей преклонного возраста также беспокоит слабость, быстрая утомляемость, суставная и костная боль.
Первый приступ подагры стихает за 3–10 дней. Отёк проходит, восстанавливается естественный цвет кожи и температура тела, подвижность сустава. Повторные эпизоды возникают через месяц, реже через несколько лет. Бессимптомное течение заболевания называют межприступным периодом.
В интервальной стадии подагрические атаки учащаются, протекают тяжелее и дольше по времени, в процесс вовлекаются новые суставы. В этом время, как правило, возникает сопутствующая патология:
- пиелонефрит,
- мочекаменная болезнь,
- нефропатия,
- артериальная гипертензия,
- почечные колики,
- хроническая почечная недостаточность.
После нескольких острых эпизодов подагры развивается хроническая форма. Воспаление распространяется на другие суставы, прогрессирует деформация и тугоподвижность суставов, мышечная слабость, контрактура. В результате тяжелых приступов пациенты утрачивают способность к самостоятельному передвижению, трудовой деятельности.
При длительном течении подагры более 5 лет образуются тофусы. Это подагрические узелки в мягких тканях, заполненные уратами. Основное место их локализации — локтевые суставы, ушные раковины, стопы и пальцы кистей, бедра, голени, лоб, хрящевая перегородка носа. Во время приступа тофусы иногда вскрываются с выходом наружу белой пастообразной массы.
Особенности симптоматики у женщин и мужчин
У мужчин первый приступ подагры характеризуется изолированным поражением суставов стопы. У женщин чаще наблюдается развитие подагры по типу олигоартрита и полиартрита, когда в патологический процесс вовлекаются одновременно несколько суставов. Впервые боль ощущается в суставах кисти.
Диагностика
После первого острого приступа подагры потребуется консультация ревматолога. Предварительный диагноз ставят на основании клинической картины, жалоб пациента и данных анамнеза. Для уточнения диагноза, определения формы заболевания, степени поражения суставов и внутренних органов необходимы дополнительные исследования:
- Биохимический анализ крови. При остром приступе в крови обнаруживают повышенную концентрацию мочевой кислоты, сиаловых кислот, фибрина. Повышена скорость оседания эритроцитов, появляются молодые, незрелые нейтрофилы.
- Пункция сустава. Исследование синовиальной жидкости при подагре показывает наличие в ней микрокристаллических уратов натрия. При биопсии тофусов также обнаруживают кристаллы солей мочевой кислоты.
- Рентгенография сустава. Изменения заметны только при хронической форме заболевания. С момента первого приступа должно пройти 5–6 лет. С помощью исследования определяют плотность костной ткани, наличие очагов просветления в области суставов, разрушение костей и их замещение скоплениями уратов натрия.
При атипичном расположении тофусов назначают МРТ, КТ или УЗИ суставов. Определить уратные конкременты в почках позволяет ультразвуковое исследование.
Методы лечения
Медикаментозная терапия
Препараты первой линии для лечения подагры это нестероидные противовоспалительные средства (НПВС). Они купируют воспалительные процессы, приводят к регрессу симптомов — боли, скованности, припухлости, отека. В качестве дополнительной терапии назначают местно противовоспалительные мази, гели. Быстрый эффект дают стероидные гормоны.
Частые подагрические атаки (до 4 и более приступов в год), хронические формы заболевания — показания к назначению ингибиторов гипоксантиноксидазы (веществ, которые участвуют в синтезе пуринов). Для профилактики обострения артрита, при поражении почек, значительной концентрации мочевой кислоты в крови и моче назначают гипоурикемические средства.
В ремиссионной стадии проводят физиотерапевтическое и санаторное лечение:
- радоновые ванны,
- грязевые и парафиновые аппликации,
- УФО,
- лечебную гимнастику,
- электрофорез.
При образовании тофусов, заполненных внутрисуставной жидкостью, выполняют пункцию. При отсутствии или недостаточности эффекта от фармакотерапии прибегают к экстракорпоральной гемокоррекции. Вне организма пациента изменяют качественный и количественный состав крови, удаляют токсические и метаболические компоненты, и уже возвращают очищенную и обогащенную биологическими средами кровь.
Диета

Чтобы купировать подагрические атаки, предупредить появление новых приступов, не допустить отложения уратов в почках и суставах важно скорректировать рацион. Правильное питание помогает стабилизировать выработку мочевой кислоты, нормализовать вес.
В рационе вводятся ограничения на следующие продукты:
- кофе,
- шоколад,
- субпродукты (печень, мозги, почки),
- красное мясо,
- наваристые рыбные и мясные бульоны,
- алкоголь,
- бобовые (фасоль, бобы, горох),
- некоторые овощные культуры: шпинат, редис, грибы, щавель, цветную капусту, баклажан,
- соль.
В ограниченном количестве разрешаются яйца, нежирные сорта мяса и рыбы.
Основу рациона составляют молочные продукты и пища растительного происхождения: сырые овощи и фрукты, ягоды, крупы.
Важно! Категорически противопоказано голодание. Необходимо кушать часто до 5–6 раз в день маленькими порциями.
Всем пациентам важен дополнительный прием жидкости. Желательно употреблять не менее двух литров воды для усиленного мочеотделения. В качестве жидкости можно использовать щелочную воду, несладкий чай, морс, компот.
Профилактика
При своевременном распознавании болезни и адекватной терапии подагра имеет благоприятный прогноз. Профилактика нарушения обмена пуринов зависит от здорового образа жизни, сбалансированного питания, поддержания водно-солевого баланса, контроля массы тела. При наличии родственников, страдающих подагрой, необходимо систематически контролировать уровень мочевой кислоты.
Основа профилактики повторных подагрических атак, прогрессирования заболевания:
- коррекция рациона,
- отказ от алкоголя и курения,
- обильный питьевой режим,
- дозированная физическая активность,
- лечебная гимнастика,
- массаж.
Для предупреждения возникновения вторичной подагры важно своевременно лечить сопутствующие заболевания, избегать травм.
Источник: polyclin.ru
Подагра ног
Подагра – это болезнь, связанная с нарушением обмена веществ, при которой ураты (соли мочевой кислоты) накапливаются в суставах. Подагру еще во времена Гиппократа называли «болезнью королей», так как неумеренность в еде и спиртном могли позволить себе только знатные люди.
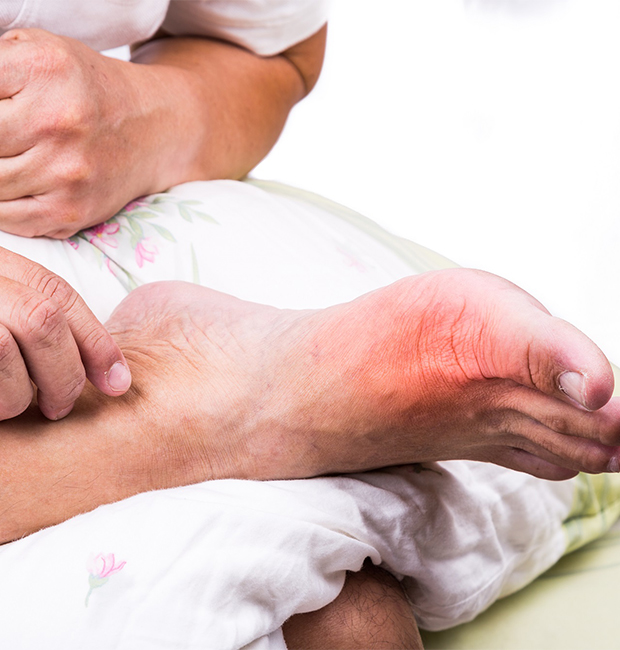
- Отягощённая наследственность;
- Характер питания;
- Повышение уровня мочевой кислоты в крови.
К группе риска относятся люди, имеющие:
Заболевание желудочно-кишечного тракта
Люди с малоподвижным образом жизни
Во время течения заболевания происходит накапливание производных мочевой кислоты (кристаллы уратов) в суставах, тканях, органах и других системах организма. Нарушение целостности сустава (частичное или полное разрушение) происходит из-за того, что урат кристаллизуется и откладывается в виде мелких частичек.
- Абсолютно здоровые почки не выводят огромное количество мочевой кислоты;
- Мочевая кислота выбрасывается в нормальном количестве, но почки не могут её вывести из организма.
В Юсуповской больнице оказывают современную и эффективную медицинскую помощь пациентам со всеми ревматическими болезнями, в том числе и пациентам с подагрой. В больнице работают квалифицированные ревматологи с многолетним опытом клинической работы. В Юсуповской больнице проводят качественную лабораторную диагностику и инновационные инструментальные методы исследования (ультразвуковая диагностика, магнитно-резонансная томография, компьютерная томография и прочие), которые позволяют распознать развитие ревматических заболевания на ранних стадиях.
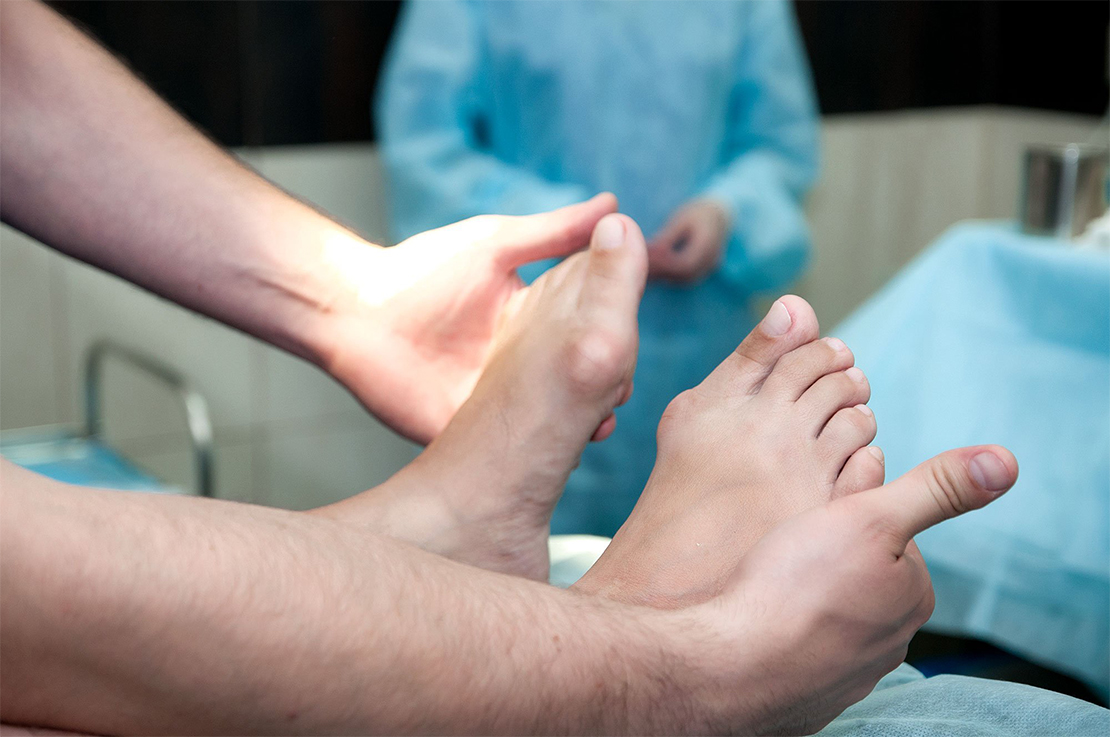
Что такое подагра у мужчин на ногах?
Подагра, как правило, имеет хроническое течение, поэтому полностью излечить её практически невозможно. Данное заболевание проявляется чаще на ногах. У мужчин подагра характеризуется следующими симптомами:
- Острая боль в суставах, усиливающаяся в утреннее время;
- Покраснение и отечность первого пальца;
- Скованность в конечностях;
- Ограничение подвижности;
- Подъем артериального давления;
- Повышение температуры тела;
- Чувство жара;
- Потеря аппетита;
- Частая смена настроения.
Первые атаки подагрического артрита (воспаление одного сустава) практически всегда бывают краткосрочными. Начинается такой приступ внезапно, как правило, ночью. Чаще всего воспаляется сустав большого пальца ноги (может один или сразу оба).
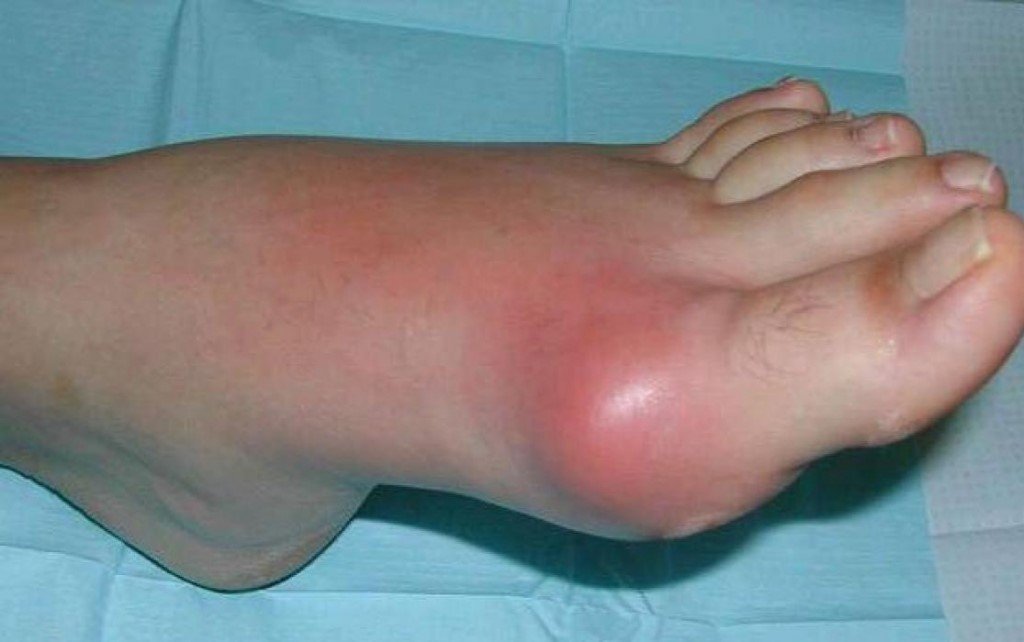
Помимо того, что больных беспокоит сильнейшая боль, во время приступа сустав начинает распухать, краснеть, кожа в этой области становится ярко-красной или багряной, теплой или горячей на ощупь. Даже незначительное прикосновение к воспаленному месту или минимальное движение в суставе причиняют невыносимую боль. После нескольких дней мучительной боли (3-4 дня) симптомы резко прекращаются, будто ничего и не было.
Однако спустя определенное количество времени боль также внезапно возобновляется. Причем, если в начале интервалы между приступами были достаточно длительными (от одного месяца до года), а сами атаки подагрического артрита непродолжительные, то со временем клиническая картина меняется в худшую сторону. Атаки становятся более длительными, а интервалы между ними более короткими.
В конце концов, наступает такой момент, когда боль в суставах имеет постоянный характер, а светлые промежутки между приступами практически исчезают. Данное состояние носит название «подагрический статус», или хронический подагрический артрит. При хроническом подагрическом артрите наступает разрушение суставного хряща, а в рядом расположенных костях образуются специфические дефекты — «пробойники», представляющие собой полость, заполненную микрокристаллами урата натрия.
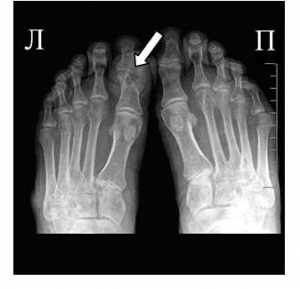
На фото симптом «пробойника» на кости первого пальца ноги
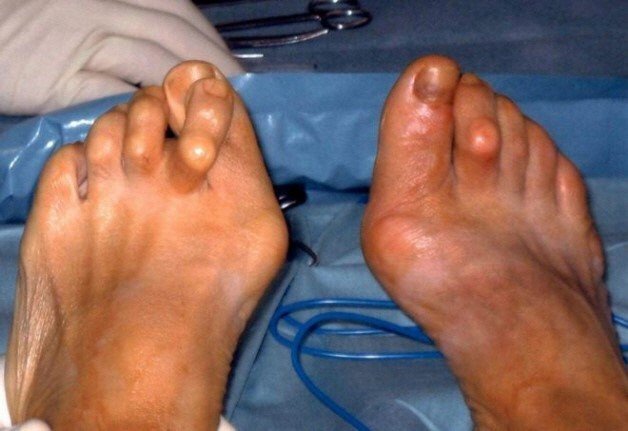
Кристаллы урата натрия могут также накапливаться под кожей, образовывая белесоватые твердые узелки (тофусы), которые заполнены кашицеобразной массой. Такие тофусы часто образуются вокруг пораженного сустава.
Фото: тофусы вокруг суставов пальцев ног
В особенно запущенных ситуациях подагра может дать осложнения на почки, так как в них тоже могут откладываться ураты, что приводит к мочекаменной болезни, а иногда и к пиелонефриту (воспалению почек).
У мужчин подагра встречается гораздо чаще и в более раннем возрасте, по сравнению с женщинами. Мужская половина человечества подвержена этой патологии уже к 40 годам.
Что такое подагра у женщин на ногах?
Под воздействием провоцирующих факторов у женщин нарушаются естественные процессы выделения мочевой кислоты и поступления ее в организм, уровень мочевины в крови при этом значительно повышается. Это объясняется недостаточной выработкой эстрогенов, которая в женском организме начинается в период менопаузы. Поэтому подагрой чаще всего болеют женщины после 50 лет при остром дефиците полового гормона и патологиях эндокринной системы. Основными симптомами являются:
- Образование тофусов (накопление уратов в суставных тканях);
- Нефролитиаз (скопление мочевины в почках с последующим образованием конкрементов);
- Подагрическая (уратная) нефропатия.
Остались вопросы? Мы вам перезвоним

Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Как вылечить подагру на ногах в Москве?
Чем лечить подагру на ногах знают врачи-ревматологи Юсуповской больницы. В борьбе с острыми воспалениями суставов врачи Юсуповской больницы применяют сразу несколько фармакологических групп:
- Нестероидные противовоспалительные средства (такие как Ибупрофен, Индометацин, Диклофенак);
- Урикозурические препараты (с целью снижения содержания мочевой кислоты) — Антуран, Бутадион, Кетазон;
- Кортикостероиды (Преднизолон, Дексаметазон, Триамцинолон).
Уколы при подагре на ногах используются для купирования болевого синдрома. Выбор препарата при этом зависит от состояния здоровья пациента и особенности болевого порога человека, который определяет непосредственно врач.
В качестве вспомогательной терапии подагры ревматологи рекомендуют ежедневно на ночь наносить йодную сетку на пораженные участки. Таким образом можно уменьшить очаги воспаления, ускорить процесс ремиссии и ослабить приступ боли. Для усиления эффекта необходимо в йод добавить аспирин, и готовым составом регулярно смазывать пораженные суставы.
В Юсуповской больнице активно применяются физиотерапевтические методы лечения, которые эффективно снимают воспаление, сокращают число атак, предотвращают застойные явления уратов натрия и восстанавливают пораженные ткани суставов. С этой целью в больнице имеется:
- Электрофорез;
- Фонофорез;
- Ультрафонофорез;
- Тепловые процедуры;
- Магнитотерапия;
- Амплипульс;
- Ультразвук.
Врачи Юсуповской больницы подберут индивидуальную программу правильного питания, которая будет исключать продукты, провоцирующие возникновение подагрического приступа. Ревматологи больницы распишут лечебную физкультуру с целью возобновления прежней подвижности суставов, нормализации кровообращения и обменных процессов в организме, а также укрепления мышечного аппарата пациента.
Если у Вас подагра большого пальца ноги и Вы нуждаетесь в лечении, обращайтесь за помощью к специалистам Юсуповской больницы. Врачи проведут полное обследование, которое будет включать в себя:
Общий анализ крови
Общий анализ мочи
Анализ крови на мочевую кислоту
Исследование внутрисуставной жидкости (синовиальной)
Анализ крови на печеночные и почечные пробы, триглицериды, холестерин
Рентген-диагностика воспаленных суставов
Ревматологи Юсуповской больницы на протяжении многих лет успешно занимаются лечением подагры на ногах у жителей России. В больнице имеется современное оборудование и вежливый медперсонал, который обеспечит комфортное пребывание в стационаре. Записаться на прием и консультацию можно по телефону.
Поделитесь с близкими и друзьями
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. — М.: Медицина, 2011. — 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. — М.: Практическая медицина, 2015. — 304 c.
Профильные специалисты
Заместитель главного врача по медицинской части. Врач-терапевт, кардиолог, онколог.
Источник: yusupovs.com
Подагра
Подагра — системное тофусное заболевание, развивающееся в связи с воспалением в месте отложения кристаллов моноурата натрия у людей с гиперурикемией (повышение мочевой кислоты в крови), обусловленной внешнесредовыми и/или генетическими факторами. (Носонова В. А. 2003 год).
Подагра считается одной из «старых» болезней. Острыми болями в стопе в V веке до нашей эры Гиппократ описал «подагру» (название болезни происходит от греческих слов «под» — нога, «агра» — капкан). Данным заболеванием страдали такие известные люди как Леонардо да Винчи, Александр Македонский, члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин.
Патогенез заболевания
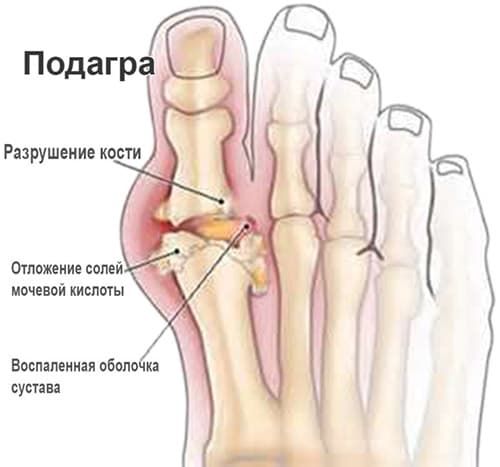
Известно, что пуриновые основания в организме человека расщепляются до мочевой кислоты, далее выводятся почками. При превышении концентрации мочевой кислоты в крови, происходит откладывание ее кристаллов в виде моноурата натрия в суставах, почках, мягких тканях. В результате возникает артрит, появляются образования на сгибательных поверхностях суставов, ушных раковинах (тофусы), развивается поражение почек в виде уратной нефропатии, а также в почках образуются камни.
Наиболее часто подагрой болеют мужчины в возрасте 30-60 лет, у женщин заболевание развивается реже, чаще в постменопаузальный период.
Причины подагры
- Прием лекарственных препаратов: тиазидовых диуретиков, аспирина (2 г в сутки), циклоспоринов.
- Заболевания, ведущие к появлению симптомов подагры: ишемическая болезнь сердца (ИБС), артериальная гипертензия, метаболический синдром, хроническая почечная недостаточность, псориаз, некоторые заболевания крови. Развитию подагры также могут способствовать трансплантация органов, и введение контрастного вещества при рентгенологических исследованиях.
- Злоупотребление в пищу продуктов богатых пуриновыми основаниями может провоцировать и усугублять развитие данного заболевания: жирные сорта мяса и рыбы, алкоголь, газированные напитки, бобовые, яйца, шоколад, грибы.
Классификация заболевания
Различают первичную и вторичную подагру. Более 99% случаев первичной подагры называют идиопатической. Это означает, что причина гиперурикемии не известна. Первичная подагра является результатом сочетания генетических, гормональных и диетических факторов. Вторичная подагра обусловлена лекарственной терапией или другими факторами, которые вызвали нарушения обмена веществ в организме.
Признаки и симптомы подагры
Это острый приступ артрита, как правило, одного сустава, чаще I плюсне-фалангового, голеностопного или коленного. Обычно приступ артрита развивается ранним утром или ночью, среди полного здоровья. Проявляется он в виде сильной давящей боли в том или ином суставе. Пораженный сустав опухает, повышается температура в области сустава, кожа краснеет и начинает лосниться.
Обычно днем боль становиться меньше, но к ночи она снова усиливается. Продолжительность приступа подагры длится от двух-трех дней до недели, иногда и больше. При повторном приступе в такое воспаление могут вовлекаться и другие суставы. При длительном течении подагры на сгибательных поверхностях суставов образуются тофусы, которые могут вскрываться с выходом кристаллов мочевой кислоты. В этот момент пациент испытывает довольно интенсивную боль.
Критерии диагноза подагры
Клинические
одна характеристика «+1 балл»
две характеристики «+2 балла»
три характеристики «+3 балла»
- продолжительность болевого приступа менее 24 часов,
- разрешение симптомов в течение менее 14 дней
- полная регрессия симптоматики (до исходного уровня) в межприступный период
рецидивирующие типичные эпизоды«+2 балла»
Пример использования критериев диагноза:
- Приступ артрита I плюснефалангового сустава — +2 балла
- Характеристика эпизода: эритема над суставом, невозможность терпеть прикосновение/давление, большие трудности при ходьбе/неспособность использовать пострадавший сустав +3 балла
- Более 1 «типичного эпизода артрита» — +2 балла
- Гиперурикемия (548 мкмоль/л) — +3 балла
Методы лечения подагры
Лечение подагры состоит как из фармакологических, так и нефармакологических методов, и должно учитывать следующие факторы:
- концентрацию мочевой кислоты, количество предшествующих атак артритов,
- стадию болезни (асимптомное повышение мочевой кислоты, межприступный период, острый либо интермиттирующий артрит, хроническая тофусная подагра,
- возраст, пол, ожирение, гиперурикемические препараты, полипрагмазию.
Следует помнить, что бессимптомная гиперурикемия не приравнивается к подагре. В настоящее время нет данных, доказывающих необходимость проведения лекарственной терапии для поддержания у таких пациентов нормоурикемии, основным методом терапии в этом случае является лечение коморбидных заболеваний, коррекция пищевого рациона и модификация образа жизни.
При лечении подагры комбинация нефармакологических и фармакологических методов лечения более эффективна, чем монотерапия. При лечении необходимо принимать во внимание фазу болезни: острый приступ артрита, межприступный период, хроническая форма, тофусная форма, сывороточная концентрация мочевой кислоты, количество приступов артрита, наличие коморбидных состояний, таких как сахарный диабет (СД), артериальная гипертензия, ИБС, а также факторы риска гиперурикемии.
Основным аспектом терапии является обучение больного правильному образу жизни, снижение массы тела, диета, уменьшение приема алкоголя, особенно пива. Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и снижение массы тела способствует снижению сывороточного уровня мочевой кислоты.
Одним из обязательных условий лечения подагры является контроль над коморбидными заболеваниями — дислипидемией, альтернативной гипертензией, сахарным диабетом, а также снижение веса и отказ от курения.
Лечение острого приступа подагрического артрита
Для лечения острого приступа подагры используются нестероидные противовоспалительные препараты (НПВП) и колхицин (при пероральном применении). Одним из эффективных методов лечения является удаление синовиальной жидкости и внутрисуставное введение длительно действующих стероидов. Данный метод лечения является эффективным и безопасным.
Рекомендации по проведению антигиперурикемической терапии
Целью антигиперурикемической терапии является предупреждение образования и растворение имеющихся кристаллов моноурата натрия путем поддержания уровня мочевой кислоты (МК) ниже 360 мкмоль/л.
- Аллопуринол – способствует проведению адекватной длительной антигиперурикемической терапии. Препарат рекомендован в дозе 100 мг ежедневно, при необходимости доза увеличивается по 100 мг каждые две-четыре недели. Пациентам с почечной неостаточностью необходима корректировка дозы данного препарата.
- Урикозурические агенты (пробенецид, сульфинпиразон) используются в качестве альтернативы аллопуринолу у пациентов с нормальной функцией почек. Данные препараты относительно противопоказаны пациентам с уролитиазом.
- Бензбромарон — мощный урикозоурик; препарат более эффективен, чем аллопуринол. Он применяется при умеренном снижении почечной функции, но требует контроля в связи с гепатотоксичностью.
- Колхицин может использоваться в качестве профилактики суставных атак в течение первого месяца антигиперурикемической терапии (0,5-1,0 грамм в день) и/или НПВП.
Стоит заметить, что у больных с подагрой прием диуретиков по возможности отменяют (за исключением случаев, когда диуретики назначены по жизненным показаниям).
- Лозартани фенофибрат имеют умеренный урикозурический эффект. Данные препараты рекомендуется назначать больным, резистентным или плохо переносящим аллопуринол или другие урикозоурики, в случае наличия гипертензии или метаболического синдрома. Однако, клиническое значение такой терапии и ее рентабельность пока неизвестны.
В Клинике высоких медицинских технологий им. Н. И. Пирогова пациенты смогут осуществить определение сывороточного уровня мочевой кислоты и других важных биохимических показателей крови, а также сдать клинические анализы крови и мочи, и получить квалифицированную консультацию врача-ревматолога по лечению как в межприступный период заболевания, так и в период атаки острого подагрического артрита.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Источник: www.gosmed.ru