Липидный профиль, скрининг
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Напоминаем, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Липидный профиль, скрининг: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
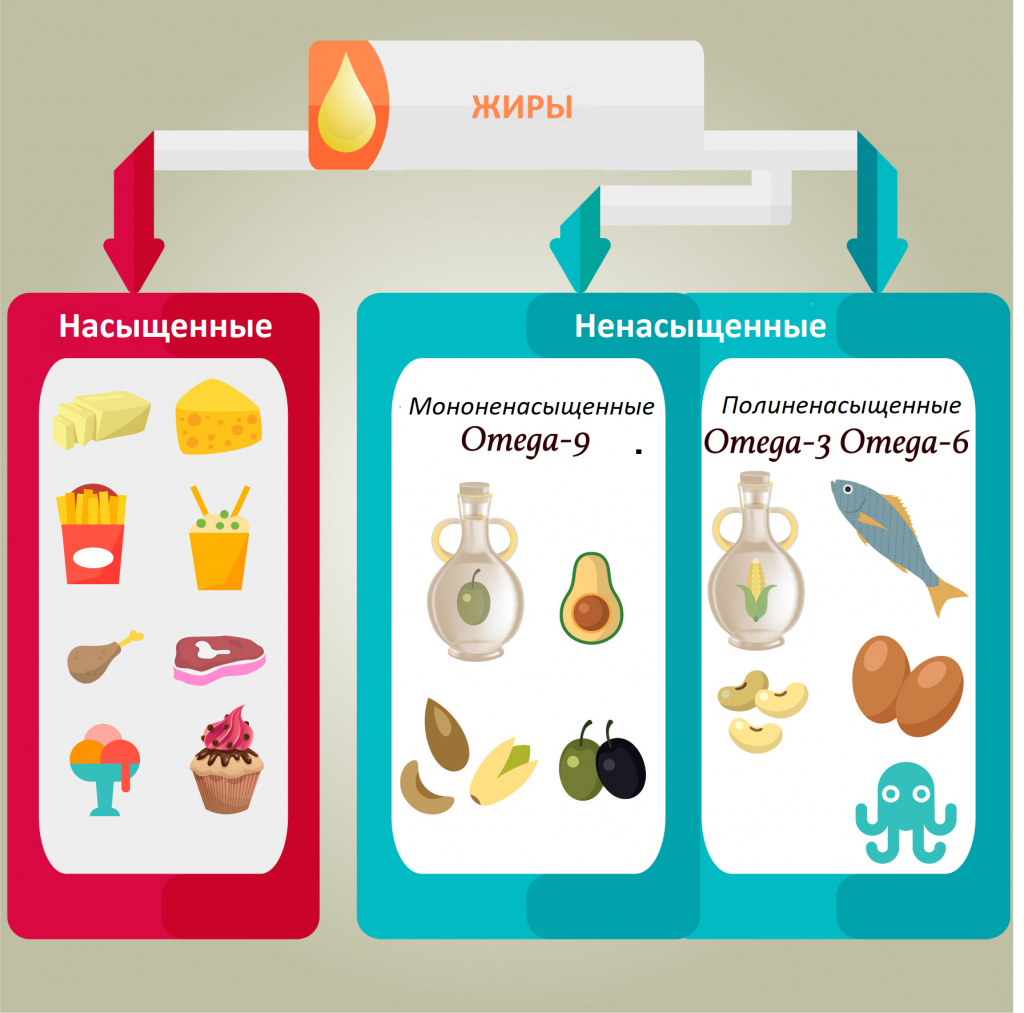
Липидный профиль состоит из определения уровня триглицеридов, общего холестерина и холестерина липопротеинов различной плотности.
Самые важные функции липидов (жиров) | Биология | TutorOnline
Особое внимание уделяется дислипидемиям (нарушению соотношения липидов) в рамках профилактики сердечно-сосудистых заболеваний (ССЗ). Наиболее актуальной проблемой современной медицины в плане нарушений жирового обмена является атеросклероз.
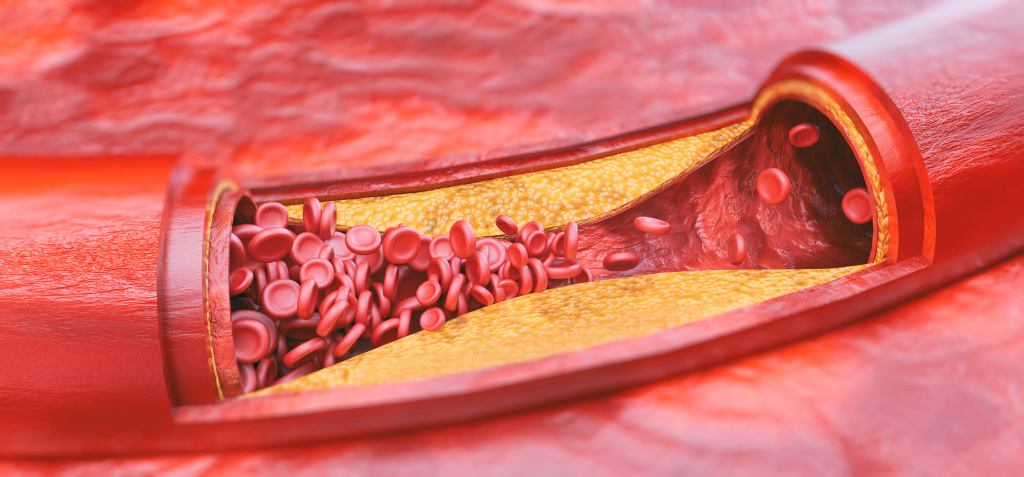 Атеросклероз представляет собой хроническое, медленно прогрессирующее, но при этом очень опасное заболевание. При его развитии происходит постепенное формирование атеросклеротических бляшек в просвете сосудов с последующим перекрытием кровотока.
Атеросклероз представляет собой хроническое, медленно прогрессирующее, но при этом очень опасное заболевание. При его развитии происходит постепенное формирование атеросклеротических бляшек в просвете сосудов с последующим перекрытием кровотока. 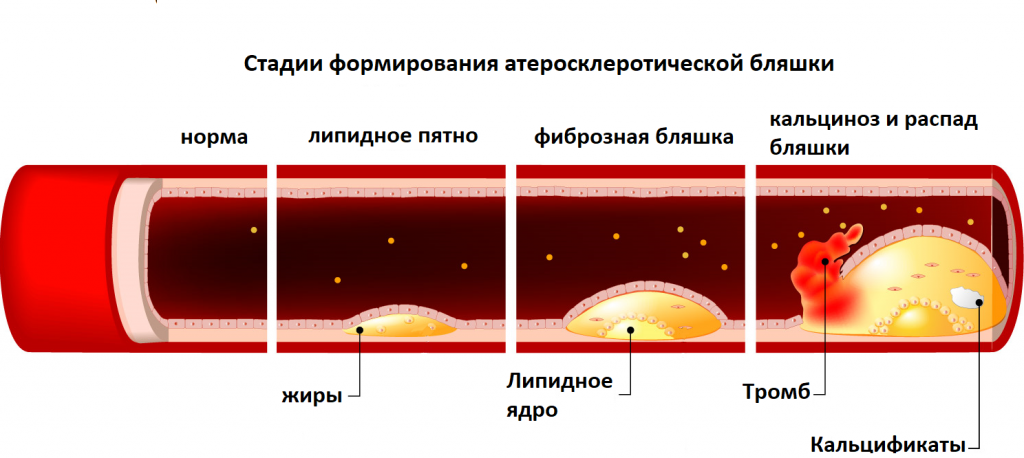 Повреждение и распад бляшки ведут к острому нарушению кровообращения в сосудах головного мозга и сердца.
Повреждение и распад бляшки ведут к острому нарушению кровообращения в сосудах головного мозга и сердца.
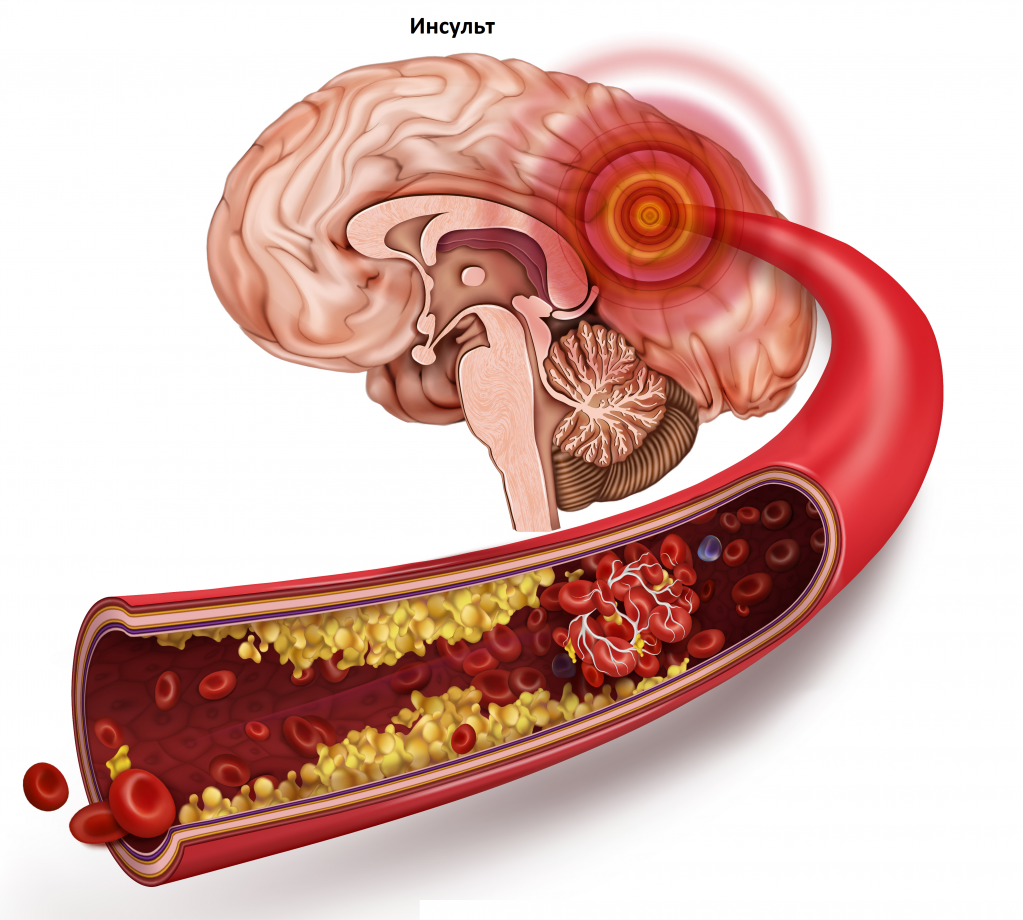
Анализ липидного профиля целесообразно проводить в качестве скрининга ССЗ у мужчин в возрасте 40 лет и старше и женщин в возрасте старше 50 лет или после наступления менопаузы. Вне зависимости от возраста наравне с другими исследованиями скрининг на дислипидемию показан пациентам:
- с сердечно-сосудистой патологией (гипертоническая болезнь, ишемическая болезнь сердца, нарушения ритма сердца, пороки сердца и т. д.);
- с хроническими аутоиммунными воспалительными заболеваниями (псориаз, ревматоидный артрит, системная красная волчанка), с эндокринной патологией (сахарный диабет, гипотиреоз, аутоиммунный тиреоидит и т. д.);
- с хронической болезнью почек;
- с хроническими заболеваниями печени.
Липиды и их роль в жизнедеятельности клетки. Видеоурок по биологии 10 класс
Исследование липидного профиля также назначают при подозрении на наследственные формы дислипидемий, которые впервые могут проявиться в детском и подростковом возрасте. Важно проводить регулярные исследования липидного профиля у пациентов с риском раннего развития сердечно-сосудистых заболеваний, когда в семье имеются случаи раннего развития ишемической болезни сердца или внезапной сердечной смерти.
Подготовка к процедуре
Срок исполнения – 1 рабочий день.
Что может повлиять на результаты
Базовая оценка липидного спектра предполагает определение уровня:
-
общего холестерина (ОХ);
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синт.
До 1 рабочего дня
Доступно с выездом на дом
Синонимы: Липиды крови; нейтральные жиры; ТГ. Triglycerides; Trig; TG. Краткая характеристика определяемого вещества Триглицериды Триглицериды (ТГ) – источник получен.
До 1 рабочего дня
Доступно с выездом на дом
Синонимы: Липопротеиды высокой плотности; ЛПВП; ЛВП; ХС ЛПВП; альфа-холестерин; α -холестерин. High-density lipoprotein cholesterol; High density lipoprotein; Alpha-Lipoprotein Cholesterol; α-lipoprotein cholestero.
До 1 рабочего дня
Доступно с выездом на дом
Синонимы: ЛПНП; Липопротеины низкой плотности; ЛНП; ХС ЛПНП; Холестерин липопротеинов низкой плотности; Холестерол бета-липопротеидов; Бета-липопротеины; Бета-ЛП. .
До 1 рабочего дня
Доступно с выездом на дом
№ 218 Липиды
Синонимы: Холестерин липопротеидов очень низкой плотности; Very Low Density Lipoprotein; VLDL; Very-low-density lipoproteins. Краткая характеристика определяемого вещества Холестерин — ЛПО.
До 1 рабочего дня
Доступно с выездом на дом
Возраст
< 5 лет
5–10 лет
10–15 лет
15–18 лет
- для лиц группы низкого и умеренного риска – желательные значения холестерина ЛПНП < 2,6 ммоль/л;
- для лиц группы высокого риска – желательные значения холестерина ЛПНП < 1,8 ммоль/л;
- для лиц группы очень высокого риска – желательные значения холестерина ЛПНП < 1,4 ммоль/л.
Расшифровка показателей
Результат исследования липидного спектра следует интерпретировать в зависимости от цели обследования и конкретной клинической ситуации, в совокупности с данными врачебного осмотра и результатами других исследований.
Общий холестерин – показатель, отражающий совокупность всех фракций холестерина, циркулирующих в крови. Сам по себе холестерин нерастворим в крови. Для транспорта холестерина в организме образуются комплексные соединения за счет связывания с белковыми молекулами. Такие комплексы называют липопротеинами.
В зависимости от размера частиц и их функций выделяют липопротеины высокой плотности (ЛПВП, ХС-ЛПВП), липопротеины низкой плотности (ЛПНП, ХС-ЛПНП), липопротеины очень низкой плотности (ЛПОНП, ХС-ЛПОНП), холестерин, не связанный с липопротеинами высокой плотности (не-ЛПВП), и ряд других веществ.
Для чего нужен холестерин в организме? Холестерин образуется в печени, кишечнике и коже, а также поступает с пищей животного происхождения. Полностью отказаться от употребления холестерина с продуктами питания нельзя по ряду причин. Во-первых, он является одним из основных строительных материалов для всех клеток.
Во-вторых, холестерин активно участвует в образовании различных гормонов, в том числе половых. Также холестерин важен для процесса пищеварения – он участвует в образовании желчи в печени. Холестерин является предшественником витаминов группы D, которые, в частности, способствуют укреплению костей.
Липопротеины высокой плотности (ЛПВП) – единственная фракция холестерина, которую называют «хорошим», «полезным» холестерином. ЛПВП значительно уменьшают риск развития атеросклероза. Эти молекулы удаляют избыток «плохого» холестерина из организма путем его транспорта из тканей в печень, где происходит трансформация холестерина в желчные кислоты с последующим выбросом в кишечник.
В случае если результат ЛПВП ниже референсных значений, существенно возрастает риск развития атеросклероза и серьезной сердечно-сосудистой патологии. Также низкий уровень ЛПВП может отмечаться при следующих состояниях: семейные дислипидемии, хронические заболевания печени с явлениями застоя желчи (холестаза), хроническая болезнь почек, сахарный диабет, ожирение, длительный прием некоторых лекарственных препаратов (бета-блокаторов, диуретиков, прогестинов, андрогенов). Богатая простыми углеводами или насыщенными жирными кислотами диета также способствует снижению уровня ЛПВП.
Липопротеины низкой плотности (ЛПНП) считаются «вредной», «атерогенной» фракцией холестерина, то есть провоцируют развитие атеросклероза. При этом заболевании значительно возрастает риск развития жизнеугрожающих состояний, таких как инсульт, острый инфаркт миокарда, ишемическая болезнь сердца, сердечная недостаточность.
Снижение показателя ЛПНП не играет существенной роли в диагностике заболеваний. Значительное уменьшение уровня ЛПНП в крови возможно при тяжелых заболеваниях печени, онкологической патологии, инфекциях, ожогах, гипертиреозе, недостаточном питании.
Липопротеины очень низкой плотности (ЛПОНП) также относятся к «плохой» фракции холестерина, поскольку служат основными предшественниками ЛПНП. ЛПОНП осуществляют транспорт жиров из печени в ткани организма, активно участвуют в формировании атеросклеротических бляшек. У людей, страдающих сахарным диабетом, ЛПОНП ускоряют процесс развития атеросклероза.
ЛПОНП и ЛПНП могут повышаться при многих заболеваниях: ожирении, сахарном диабете, хронической болезни почек, гипотиреозе, хроническом панкреатите, системной красной волчанке, наследственных нарушениях жирового обмена, при беременности, злоупотреблении алкоголем.
Снижение концентрации ЛПОНП не имеет диагностической ценности.
Липопротеины промежуточной плотности (ЛППП) – переходная форма между ЛПВП и ЛПНП, входят в группу атерогенной («вредной») фракции холестерина. Исследование используется в совокупности с другими показателями липидного профиля для оценки риска развития атеросклероза.
Липопротеин (a) (ЛП(а)) – сходная с ЛПНП молекула, также относящаяся к категории атерогенных и имеющая белковую составляющую. Исследование ЛП(а) проводится при неэффективности лечения дислипидемий и является генетическим фактором риска развития сердечно-сосудистых заболеваний вне зависимости от уровня других атерогенных фракций холестерина.
Холестерин, не связанный с липопротеинами высокой плотности (не-ЛПВП), представляет собой сумму всех атерогенных фракций холестерина (ЛПНП + ЛПОНП + ЛППП + ЛП(а)). Данный показатель позволяет более качественно контролировать лечение при легком и умеренном повышении уровня триглицеридов, поскольку в такой ситуации измерение и расчет ЛПНП менее точны.
Триглицериды относятся к одному из основных источников энергии в организме. Они поступают с пищей, образуются в кишечнике, печени и жировой ткани. При избыточном поступлении калорий и малоподвижном образе жизни жировая ткань в качестве источника энергии депонирует именно триглицериды.
Транспорт триглицеридов в организме осуществляется с помощью белковых комплексов, в основном в виде липопротеинов очень низкой плотности (ЛПОНП).
Повышение уровня триглицеридов в плазме крови часто возникает при нарушении принципов здорового питания, при ожирении, злоупотреблении алкоголем, сахарном диабете, различных заболеваниях почек, болезнях печени. В редких случаях увеличение уровня триглицеридов может быть следствием наследственных нарушений липидного обмена (в таких ситуациях результаты исследования превышают верхний предел значений в десятки раз). Наряду с этим возрастание концентрации триглицеридов, как и других видов жиров в крови, приводит к повышению риска развития сердечно-сосудистых заболеваний.
Пониженный уровень триглицеридов не имеет существенного значения в диагностике. Наиболее часто встречается при кишечной патологии, связанной с нарушением всасывания питательных веществ, в период строгой диеты, голодания, при гипертиреозе.
Индекс атерогенности – отношение холестерина не-ЛПВП к холестерину ЛПВП. Данный показатель рассчитывается в лаборатории или врачом с целью оценки риска сердечно-сосудистых заболеваний. Увеличение индекса атерогенности свидетельствует о повышенном риске патологии.
Для дополнительной диагностики атеросклеротических изменений и поражения внутренних органов используют:
-
Биохимический анализ крови – показатели функции печени: общий белок, альбумин, аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), билирубин и его фракции.
№ 28 Белки и аминокислоты
Общий белок (в крови) (Protein total) Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий бе�.
Источник: www.invitro.ru
Липидный комплекс

Комплексное исследование позволяет вести динамическое наблюдение за пациентами, страдающими гипертонией, ишемической болезнью сердца, сахарным диабетом, болезнями почек, атеросклерозом сосудов и сердца, а также необходимо для контроля над проводимой гиполипидемической терапией и при соблюдении гиполипидемической диеты.
Что входит в диагностический комплекс
В липидный комплекс входят следующие основные показатели, позволяющие проанализировать протекающий в организме жировой обмен:
Холестерин. Представляет собой сложную молекулу, в составе которой отмечаются липиды и полициклический спирт. Значительная часть холестерина (порядка 70%) образуется в печени, остальное его количество (30%) организм получает вместе с поступающей в него пищей, имеющей животное происхождение. Холестерин, находясь в мембране всех клеток, выполняет важнейшие функции.
Он необходим для нормального функционирования тканей, принимает участие в процессах синтеза желчных кислот, гормонов, без него невозможен метаболизм ряда витаминов (А, D, Е). В русле крови холестерин циркулирует, находясь в составе липопротеинов.
ЛПВП (липопротеиды высокой плотности, альфа-липопротеиды). Липиды данной группы представлены в организме человека триглицеридами, фосфолипидами, жирными кислотами и холестерином. Второе их название — альфа-липопротеиды. Они не растворимы в воде и переносятся в русле крови в комплексе с протеинами.
Основное предназначение ЛПВП заключается в переработке накопившегося в клетках свободного холестерина и последующей его транспортировки в печень или передаче ЛПОНП, вследствие чего последние трансформируются в ЛПНП. В этой связи ЛПВП именуют «хорошим холестерином».

ЛПНП (липопротеиды низкой плотности, бета-липопротеиды). Более чем на половину (55%) ЛПНП состоят из холестерина, 25% приходится на белковую оболочку, и по 10% на триглицериды и липиды. ЛПНП являются главными переносчиками холестерина в человеческий организм, причем входящий в их состав холестерол считается «вредным», поскольку его избыточная концентрация увеличивается вероятность возникновения в артериях бляшек, способных вызвать инсульт или инфаркт.
ЛПОНП (липопротеиды очень низкой плотности, пре-бета-липопротеиды). Это один из самых агрессивных видов холестерина. При избыточном уровне ЛПОНП происходит отложение холестерола в виде бляшек на стенках сосудов, препятствующих нормальному движению крови. Помимо этого, под действием холестерина сосуды становятся более жесткими (характерно для атеросклероза), что в значительной мере увеличивает вероятность развития патологий сердца. Также ЛПОНП являются переносчиками триглицеридов, высокая концентрация которых также способствует возникновению атеросклероза.
Триглицериды. Представляют собой молекулы нейтрального жира, необходимые организму человека в качестве естественного источника энергии. Уровень триглицеридов позволяет оценить жировой обмен. Они поступают с пищей, процесс их всасывания происходит в тонком кишечнике, после чего метаболизируются в печени.
Далее они проникают в русло крови и переносятся в жировую ткань, где откладываются. Когда организму не хватает энергии, он начинает использовать данные отложения. Данный процесс поступления триглицеридов и их последующая утилизация в норме находится в балансе.
Индекс атерогенности. Данный показатель применяется для оценки степени вероятности возникновения и последующего прогрессирования патологий сосудов и сердца. Он рассчитывается путем установления разницы между общим холестеролом и ЛПВП. Превышение предельно допустимых границ является свидетельством высокого риска заболеваний сердечно-сосудистой системы.
Риск ИБС 1. Главное предназначение данного показателя – раннее выявление пациентов, входящих в группу повышенного риска по развитию инфаркта. Помогает для своевременной профилактики патологии, назначения требуемого лечения и предотвращения осложнений.
Риск ИБС 2. ИБС возникает по причине атеросклероза сосудов, закупорки тромбом артерии, снабжающей сердца, что приводит к развитию тяжелых поражений сердца. Назначается пациентам с клиническими симптомами острой сердечной недостаточности, повышенного артериального давления, инфаркта миокарда и стенокардии.
Когда назначают анализ
Терапевт или кардиолог назначают липидный комплекс в следующих случаях:

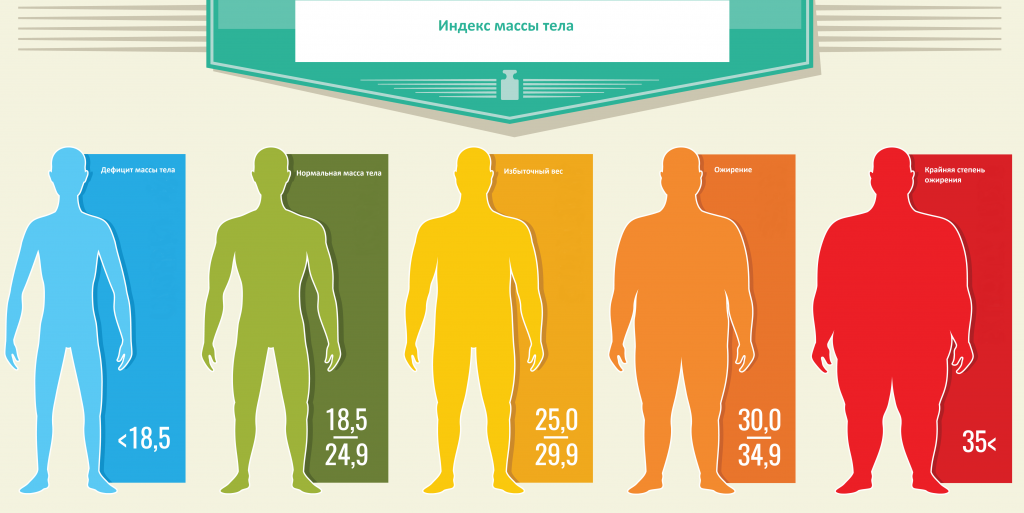
Также липидный комплекс назначается пациентам, страдающим ожирением или имеющим избыточный вес, а также лицам с нарушенным обменом веществ и с установленным гипотиреозом.
Подготовка
Перед сдачей анализа крови на липидный комплекс пациентам рекомендуется соблюдать следующие правила:
- кровь сдается в медицинском учреждении, утром и строго натощак. За 8 часов до анализа нельзя употреблять пищу. В день процедуры разрешено пить обычную воду;
- за 2-3 дня до тестирования нельзя допускать пищевые перегрузки. Из питания должна быть исключена жирная, а также жареная пища;
- за день до анализа запрещен прием гиполипидемических лекарственных средств. Требуется свести к минимуму физические нагрузки и перенапряжение психоэмоционального характера;
- за несколько часов до процедуры (как минимум за 2 часа) запрещено курить;
- не рекомендуется проводить сдачу биоматериала сразу после флюорографии, рентгена, массажа или физиопроцедур. Требуется выждать временной интервал в 7 дней;
- липидный комплекс проводится не ранее чем спустя 14 дней после завершения курсового приема медикаментов или до его прохождения;
- обо всех препаратах, которые обследуемый принимает на момент тестирования, необходимо сообщать врачу.
Метод исследования

Объектом исследования выступает образец венозной крови обследуемого. Кровь получают путем проведения лаборантом венепункции из локтевой ямки. При выполнении процедуры строго соблюдаются правила асептики и антисептики, что гарантирует безопасность пациента. Сама манипуляция безболезненна, но обследуемый может почувствовать легкий дискомфорт.
Кровь помещается в пробирку и далее проводится ее диагностика колориметрическим фотометрическим методом, позволяющем установить основные показатели липидного комплекса. Исследование выполняется на современной аппаратуре, обеспечивающей получение достоверного результата.
Расшифровка результатов
Уровень холестерина в крови должен быть менее 5.2 ммоль/л.
Корректный показатель ЛПВП находится в диапазоне 1,02 – 1,72 ммоль/л.
Уровень ЛПНП по итогам тестирования определяют по степеням, а именно:
- оптимальная степень – 0.3 – 2.4 ммоль/л;
- степень, близкая к оптимальной – 2.5 – 3.1 ммоль/л;
- пограничная к высокой степени – 3.2 – 3.9 ммоль/л;
- высокая степень – 4 – 4.8 ммоль/л;
- очень высокая степень – выше 4.8 ммоль/л.
Предельно допустимым значением ЛПОНП является 0.8 ммоль/л.
Триглицериды в крови в норме не превышают 1.7 ммоль/л.
Индекс атерогенности должен находится в пределах от 2.2 до 3.5.
Риск ИБС 1 и Риск ИБС 2 определяется по специальной шкале SCORE. При этом также учитываются такие параметры, как: показатели систолического артериального давления, возраст обследуемого, наличие или отсутствие вредной привычки в виде курения, уровень в крови общего холестерина, липопротеинов и триглециридов.
Источник: medcentr-endomedlab.ru
Липидный профиль — что входит в анализ, норма показателей

Липидный профиль — это ферментативный анализ сыворотки крови, который позволяет определить уровень различных типов липидов и выявить заболевания, развивающиеся в результате нарушения липидного обмена. Липидный профиль имеет несколько синонимов: липидограмма, липидный спектр, липидный статус (липид) или скрининг.
Цели проведения обследования:
- оценка вероятности развития и диагностики болезней сосудов и сердца;
- контроль состояния выявленных ранее патологий сосудов, сердца и сахарного диабета;
- контроль над больными с риском развития болезней сосудов и сердца;
- наблюдение за эффективностью ранее назначенного лечения.
Пациентам старше 25 лет рекомендуется проходить тест каждые 5 лет. После достижения 45-летнего возраста рекомендуется ежегодно сдавать липидограмму.
от 1 календ. дн.
от 1 календ. дн.
от 1 календ. дн.
Когда и кому назначается анализ?
Определение липидного профиля назначают:
Кому назначается определение липидного профиля:
- С профилактической целью: всем здоровым взрослым старше 25 лет рекомендуется проходить тест один раз в пять лет.
- Пациентам, находящимся под наблюдением кардиолога. Это не обязательно больные с атеросклерозом. Липидограмма также показана пациентам с пороками сердца или сосудистыми нарушениями.
- При нарушении обмена веществ. С помощью этого анализа изучается динамика состояния больных сахарным диабетом, патологиями щитовидной железы, гипофиза.
- Если имеются вредные привычки: курение, употребление алкоголя. Эти пристрастия могут усугубить все нарушения обмена веществ и привести к метаболическим патологиям.
- При повышенном артериальном давлении. Появляется высокий риск сосудистых осложнений.
- При ожирении и малоподвижном образе жизни. Усиливается негативное влияние липидного дисбаланса на сосудистую стенку.
- После перенесенного инсульта или сердечного приступа. Рекомендуется делать анализ 2–3 раз в год. Людям с генетической предрасположенностью рекомендуется проходить ежегодное обследование после 30 лет.
Что может повлиять на результаты исследования?
На итоговые показатели липидного профиля могут повлиять:
- занятия спортом и тяжелая физическая нагрузка;
- эмоциональное перенапряжение;
- ОРВИ;
- травмы различной степени тяжести;
- несоблюдение рекомендаций перед анализом крови: исключение еды, алкоголя, курения за 12 часов до сдачи анализа;
- строгие диеты и голодание;
- анорексия;
- заболевания печени, почек и эндокринной системы без соответствующего лечения;
- беременность и период лактации;
- употребление лекарственных средств, влияющих на показатели липидного профиля.
Мужчины: 2,25–4,82 ммоль/л
Женщины: 1,92–4,51 ммоль/л
Мужчины: 0,7–1,73 ммоль/л
Женщины: 0,86–1,04 ммоль/л
Расшифровка показателей
Общий холестерин
Холестерин — это восковое жироподобное вещество, которое содержится в мембранах всех клеток живого организма. У здорового человека норма холестерина в крови — 3,2–5,6 ммоль/л. При повышении общего холестерина выше 5,2 ммоль/л, назначается более тщательный и углубленный анализ липидного профиля пациента.
Повышение показателя происходит у пациентов, которые ведут нездоровый образ жизни: злоупотребление алкогольными напитками, избыточный вес, курение, а также если в питании присутствует большое количество жирной и вредной пищи. Показатель в таких случаях будет превышать норму или находиться на верхней границе. Беременность может стать причиной повышения общего холестерина.
Это не считается отклонением. Снижение общего холестерина может быть из-за перенесения ОРВИ, заражении крови или при обширных ожогах тела. Соблюдение строгих диет или голодание, чрезмерное потребление жирных кислот (омега), могут стать причиной снижения показателя.
Липопротеины высокой плотности (ЛПВП)
ЛПВП — известен как «хороший холестерин», который способен очищать кровеносные сосуды и является профилактикой атеросклероза. У здорового человека норма ЛПВП в крови: у мужчин — 0,7–1,73 ммоль/л, у женщин — 0,86–1,04 ммоль/л.
У каждого отдельного человека приемлемый уровень ЛПВП индивидуален. Следует оценивать факторы риска у пациентов. В целом можно сказать, что пониженный уровень ЛПВП предрасполагает к развитию атеросклероза, а достаточный или высокий уровень тормозит этот процесс. Показатели ЛПВП могут меняться в зависимости от разных факторов.
Липопротеины низкой плотности (ЛПНП)
ЛПНП — известен как вредный и опасный вид холестерина, который способствует образованию атеросклеротических бляшек и провоцирует закупорку сосудов, приводит к инфарктам и инсультам. У здорового человека норма ЛПВП в крови: у мужчин — 2,25–4,82 ммоль/л, у женщин — 1,92–4,51 ммоль/л.
Липопротеины очень низкой плотности (ЛПОНП)
ЛПОНП — один из наиболее агрессивных типов холестерина. При избытке ЛПОНП холестерин откладывается на стенках кровеносных сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду. Это приводит к развитию атеросклероза и тромбообразованию. В норме концентрация ЛПОНП в крови составляет — 0,26−1,04 ммоль/л.
Липопротеины промежуточной плотности (ЛППП)
ЛППП — класс липопротеинов крови, образующихся при липолитической деградации липопротеинов очень низкой плотности под действием липопротеиновой липазы. В норме концентрация ЛППП в крови у мужчин составляет 70 до 160 мг на 100 мл, а у женщин 60–150 мг на 100 мл сыворотки.
Злоупотребление жирной пищей, а также некоторые нарушения липидного обмена. Например, семейная гиперхолистеринемия и гиперлипопротеинемия способствуют накоплению ЛПВП в крови и тем самым повышают риск развития атеросклероза. У пациентов с уже диагностированным атеросклерозом обычно выявляется одно или несколько нарушений концентрации липидов в плазме крови.
Одним из них является увеличение количества холестерина ЛППП в сочетании с увеличением триглицеридов. Концентрация различных фракций липопротеинов в крови играет ключевую роль в развитии атеросклероза сосудов. Нарушение этих концентраций приводит к накоплению отложений холестерина на стенках кровеносных сосудов, образованию бляшек и, как следствие, ухудшению кровотока.
Липопротеин (а)
ЛП (а) — макромолекулярный комплекс липопротеина низкой плотности и аполипопротеина (а), который является показателем значительно повышенного риска раннего атеросклероза и связанных с ним заболеваний (ишемическая болезнь сердца, инсульт и заболевания периферических сосудов). У здорового человека норма ЛП (а) в крови — 0–0,5 г/л.
Холестерин, не связанный с липопротеинами высокой плотности
Холестерин не-ЛПВП — параметр, который всесторонне оценивает все фракции липопротеинов, участвующих в атерогенезе. Холестерин не-ЛПВП рассчитывается и определяется как разница между общим холестерином (ХС) и холестерином липопротеинов высокой плотности (ЛПВП). У здорового человека норма не-ЛПВП в крови — < 3,4 ммоль/л.
Триглицериды (ТГ)
Триглицериды являются основной формой отложения жира у человека, на их долю приходится около 60–85 % жировой ткани. Жиры, представленные в организме в основном триглицеридами, представляют собой наиболее важный энергетический субстрат. Показатель триглицеридов в крови увеличивается после приема пищи, так как происходит преобразование неиспользуемой энергии в жир.
Всасывание происходит в кишечнике, после чего они попадают в кровь. Долгое время триглицериды могут не использоваться и храниться в жировой ткани. У здорового человека норма ТГ в крови — 0,41–1,8 ммоль/л.
Индекс атерогенности
Индекс атерогенности — показатель, по которому можно оценить вероятность развития заболеваний сосудов и сердца. У здорового человека норма в крови — 2,2–3,5. Показатель более 3 показывает на превышение «плохого» холестерина, что в будущем может стать причиной атеросклероза и более серьезных патологий сердечно-сосудистой системы.
Источник: www.sdat-analizy.ru
Анализ на липидный спектр крови
Что это за анализ?
Липиды являются жироподобными веществами, отвечающими за выполнение множества функций. Дисбаланс липидов в крови грозит серьезными последствиями – от развития атеросклероза до возникновения ИБС (ишемической болезни сердца), инфаркта и инсульта. Анализ на липидный спектр назначается для выявления проблем, определения их тяжести и подбора наиболее эффективной схемы терапии.
Подготовка к проведению анализа
- минимум за шесть-восемь часов до исследования необходимо отказаться от приема пищи, разрешается пить только очищенную воду;
- за сутки до анализа не пить спиртные напитки:
- за полчаса-час до процедуры не курить;
- за сутки до забора крови избегать повышенных физических и эмоциональных нагрузок.
Объем венозной крови, необходимой для проведения анализа, составляет 10мл. Отчет с результатами исследования готов, как правило, на следующий день после процедуры. Расшифровкой липидного профиля крови занимается лечащий врач-терапевт, который подбирает дальнейшую терапевтическую тактику (при выявлении отклонений от нормы).
Показания к проведению анализа
Анализ на липидный спектр крови назначается лицам при следующих состояниях:
- пациентам старше 45 лет (анализ необходимо делать не реже одного раза в год);
- при наличии загрудинных болей, одышки, учащенного сердцебиения, обмороков;
- при диагностированных заболеваниях сердца (в качестве контроля за терапией);
- пациентам, страдающим заболеваниями почек, печени, щитовидной железы, а также сахарным диабетом, панкреатитом – для того, чтобы оценить сердечно-сосудистую систему, которая зачастую страдает при данных патологиях.
Что показывает исследование?
Оценка липидного спектра необходима для определения состояния жирового обмена в организме. Для составления данных специалисты определяют следующие показатели:
- общий холестерин;
- триглицериды;
- высокоплотные липопротеины;
- липопротеины очень низкой плотности;
- низкоплотные липопротеины;
- коэффициент атерогенности.
Анализ на липидный спектр крови позволяет предупредить риск развития острых сердечных патологий, инфаркта, инсульта, других серьезных заболеваний.
Что показывает повышение и понижение уровня
Как правило, у обследуемых пациентов выявляется повышенный холестерин. Прежде всего, данное нарушение обусловлено возрастными изменениями. Кроме того, повышенный уровень холестерина диагностируется у пациентов при следующих состояниях:
- алкоголизме;
- подагре, других заболеваниях, при которых нарушается минеральный обмен;
- ожирении и сахарном диабете;
- заболеваниях сердца;
- почечных заболеваниях, заболеваниях печени и щитовидной железы;
- генетической предрасположенности;
- в период беременности (у женщин);
- при приеме некоторых лекарственных препаратов.
Снижение уровня холестерина также свидетельствует о наличии проблем в организме пациента:
- печеночных или почечных патологий;
- нарушения усваивания пищи;
- голодания;
- инфекционных заболеваний.
Кроме того, показатель холестерина может снижаться при приеме определенных лекарственных средств.
Что показывает повышение высокоплотных липопротеинов
При низком содержании высокоплотных липопротеинов у пациентов значительно возрастает риск развития ишемической болезни сердца и инфаркта миокарда. Чаще этим заболеваниям подвержены мужчины, особенно те, кто страдает следующими патологиями:
- сахарным диабетом и ожирением;
- заболеваниями печени;
- атеросклерозом и сердечно-сосудистыми патологиями;
- алкоголизмом и табачной зависимостью.
Норма и отклонения
Анализ крови на липидный спектр крови позволяет предположить наличие ряда патологий.
Общий холестерин
В норме показатель общего холестерина у здоровых людей не должен превышать 5,1 ммоль/л. При наличии у пациентов сердечно-сосудистых заболеваний, определение целевых значений проводят в индивидуальном порядке.
При повышении уровня общего холестерина можно предполагать атеросклероз, нарушение функции щитовидной железы, нарушение жирового обмена, почечные патологии, наличие сахарного диабета.
Пониженный уровень общего холестерина может наблюдаться у пациентов с гепатитом, заболеваниями кишечника, истощением организма, некоторыми видами опухолей.
Триглицериды
Триглицериды являются жироподобными веществами, которые дают энергию всем клеткам организма. В норме у взрослых людей показатель триглицеридов не должен превышать 1,7 ммоль/л.
Повышенный уровень триглицеридов может диагностироваться у пациентов с атеросклерозом, печеночными, почечными патологиями, подагрой, сахарным диабетом. Снижение уровня связано с неполноценным питанием, заболеваниями печени, легких, щитовидной железы, травмами.
Липопротеиды
Низкоплотные липопротеиды (ЛПНП) зачастую называются «плохим» холестерином, так как именно их отложения в стенках сосудов приводит к образованию бляшек.
Высокоплотные липопротеиды (ЛПВП) удаляют из крови «плохой» холестерин, тем самым предупреждая его отложение в сосудистых стенках, а также помогают уменьшить уже формирующиеся бляшки. Поэтому они называются «хорошим» холестерином.
В норме уровень липопротеидов низкой плотности не должен превышать 4 ммоль/л. Для пациентов, перенесших инфаркт, стентирование и страдающих ишемической болезнью сердца, идеальным показателем ЛПНП является значение менее 3 ммоль/л.
Уровень липопротеидов высокой плотности у мужчин должен быть не меньше 1 ммоль/л, у женщин – не меньше 1,2 ммоль/л.
Обязательна оценка соотношения ЛПНП и ЛПВП. Для мужчин норма — 1 (ЛПВП) к 4 (ЛПНП), для женщин — 1,2 (ЛПВП) к 4 (ЛПНП).
При отклонениях от нормы уровня ЛПНП возрастает риск развития атеросклероза, нарушения обмена жиров, печеночных заболеваний. Кроме того, данное нарушение может свидетельствовать об отсутствии эффективности лечения сердечно-сосудистых заболеваний.
Цена в Москве
Проведение комплексного скрининга, включая анализ на липидный спектр крови, в Москве по доступным ценам предлагает Юсуповская больница, оснащенная новейшим диагностическим оборудованием ведущих производителей медицинской техники. Прием ведут врачи функциональной диагностики, кандидаты медицинских наук Смычков А.С. и Фролов А.А. При диагностированной дислипидемии специалисты высшей категории больницы Юсупова подберут каждому пациенту индивидуальную эффективную схему терапии, благодаря чему показатели вернутся к здоровым значениям в короткие сроки.
При подозрении на серьезные заболевания пациентам будет предложено дополнительное обследование с применением современных методик на высокотехнологичной аппаратуре, которой оборудована клиника, а также консультации врачей узких специализаций: терапевтов, кардиологов, эндокринологов, пульмонологов и др. Благодаря комплексному подходу достигаются долгосрочные результаты лечения.
Источник: yusupovs.com
Как понять результаты липидного профиля
Этот анализ назначают, чтобы проверить, как работает жировой обмен и нет ли сердечно-сосудистых рисков. Иногда по итогу рекомендуют изменить образ жизни или начать пожизненное лечение. Чтобы понять, почему из-за повышенного холестерина, который никак человека не беспокоит и «не виден на тарелке», вдруг придётся пересмотреть свои привычки, нужно разобраться, что же этот профиль обозначает.
Что это такое
Зная липидный профиль, врач поставит цели при лечении пациента, назначит необходимое лечение и сможет проконтролировать результат. От того, какая фракция холестерина повышена и общего состояния пациента, будет зависеть объем лечения. Проблема с повышенным холестерином в том, что узнать о нем можно только сдав анализ, симптомов нет, у пациента «ничего не болит».
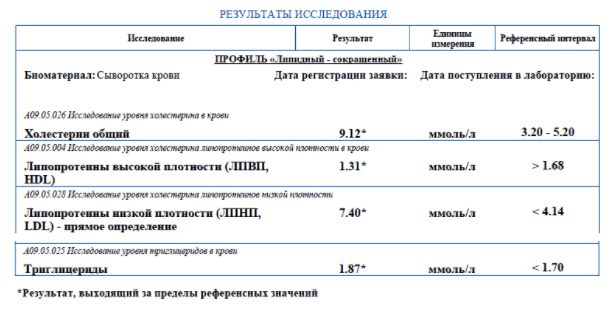
Анализ пациента X. с гипертонией, который впервые сдал липидограмму. Ему назначили соблюдение диеты и розувастатин 10 мг/сут
Зачем назначают
По медицинской шкале SCORE, холестерин — это один из пяти показателей (а также пол, возраст, курение, глюкоза крови), который прогнозирует риск неблагоприятного сердечно-сосудистого события в ближайшие десять лет. Проще говоря, если холестерин повышен, то больше риск, что у человека случится инфаркт или инсульт. Пол и возраст изменить нельзя, а вот повлиять на холестерин, курение и глюкозу крови можно. Для этого врач назначает изменение образа жизни или медикаментозное лечение, а пациент соблюдает рекомендации.
«Липидный профиль необходимо оценивать, — рассказывает кандидат медицинских наук, кардиолог GMS Clinic Наталья Поленова, — если у пациента есть сердечно-сосудистое заболевание, артериальная гипертония, при подозрении на коронарную болезнь сердца, а также если есть факторы риска: ожирение, сахарный диабет, ранние сердечно-сосудистые заболевания у родителей. Кроме того, даже абсолютно здоровый и спортивный человек должен знать уровень холестерина начиная с 20 лет и контролировать его один раз в 3–5 лет».
Шкалы оценки сердечно-сосудистого риска со временем модифицируются в соответствии с новыми данными. Например, разработаны новые шкалы для тех, кто на момент обследования не страдает сердечно-сосудистым заболеванием и диабетом: SCORE 2, которая прогнозирует не только риск смерти, но и нефатальные сердечно-сосудистые события с 40 до 69 лет; шкала SCORE2-OP, предназначенная для пациентов 70–89 лет. В них учитывается не общий холестерин, а его определенная фракция.
Что в него входит
«Принято делить холестерин на «плохой» и «хороший», — продолжает Наталья Поленова. — Вы можете сами проверить показатели по тому или другому параметру. «Плохой» холестерин, холестерин липопротеинов низкой плотности (ХС ЛНП) отвечает за отложение жира в сосудах, что в итоге приводит к инфарктам и инсультам — это главные виновники смерти во всем мире, даже в эпоху пандемии COVID. А вот «хороший» холестерин, холестерин липопротеинов высокой плотности (ХС ЛВП) обеспечивает транспорт жировых частиц из сосудов в печень, где они благополучно перерабатываются. Чем больше в липидном профиле холестерина ЛВП, тем лучше для сосудов».
В стандартный липидный профиль входят:
- общий холестерин, норма < 5,2 ммоль/л
- холестерин ЛВП, норма у мужчин > 1,0 и у женщин > 1,2 ммоль/л
- холестерин ЛНП, его рассчитывают по формуле или определяют прямым методом, как и другие липиды. Норма вариабельна в зависимости от состояния пациента, например, при низком сердечно-сосудистом риске норма < 2,9 ммоль/л
- триглицериды, норма < 1,7 ммоль/л
«Восприятие уровня холестерина будет меняться в зависимости от пациента, — рассказывает семейный врач, терапевт GMS Clinic Юрий Мещеряков. — Для лиц без сосудистой патологии (при первичной профилактике) допустимые значения холестерина могут соответствовать шкалам риска: SCORE2, SCORE2-OP, ASCVD и другим. Если пациент уже перенес инсульт или инфаркт, вмешательства в связи с критической ишемией конечности (при вторичной профилактике), то нормы будут крайне низкими».
В расширенный липидный профиль входит белок липопротеин (а, который указывает на наследственную форму нарушений обмена холестерина. А также аполипопротеин В и аполипопротеин А1 — белки, которые в составе ЛНП и ЛВП участвуют в транспорте холестерина. Их назначают, чтобы точнее оценить эффект лечения и риски, например, если есть клиника сердечно-сосудистого заболевания, а холестерин в норме. Есть и другие дополнительные показатели липидного обмена.
«Состав липидной панели может включать липопротеины разной степени плотности с триглицеридами (в том числе возможно выполнение электрофореза липидных фракций). Все зависит от показаний и необходимости в конкретном клиническом случае, — отмечает Юрий Мещеряков. — Очевидно, что у врача первичного звена и врача-кардиолога или липидолога глубина погружения в проблемы пациентов будет разной».
Источник: www.gmsclinic.ru