Генетика и здоровье человека
Каждая клетка организма человека — а их более 50 триллионов! — содержит в себе уникальную генетическую информацию. Образно говоря, в ДНК зашифрована программа, определяющая абсолютно все признаки и функции человеческого тела, от цвета радужки глаза до индивидуальной реакции на стресс.
Генетическую программу дети получают от своих родителей — это явление называется “наследственностью”. Поэтому если в генах родителей были какие-то полиморфизмы (изменения), они с большой вероятностью перейдут и к ребенку. Кроме того, активность генов может измениться и в процессе онтогенеза (процесс индивидуального развития человека). Именно это и делает членов одной семьи одновременно похожими и абсолютно разными, а всех без исключения людей — уникальными.
Поскольку гены директивно управляют различными функциями организма, именно от их состояния зависит предрасположенность к тем или иным болезням, к развитию дефицита определенных витаминов, к чрезмерной чувствительности к токсинам и прочим факторам, наносящим вред здоровью человека.
ЭМБОЛОГЕННЫЙ СТЕНОЗ ЦЕРЕБРАЛЬНЫХ АРТЕРИЙ МЕНЬШЕ 50%:ОПЕРАТИВНОЕИЛИ МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ?
Генетические заболевания
По оценкам экспертов, каждый человек является носителем около 2000 генетических дефектов, которые могут повлиять на его здоровье, а в некоторых случаях могут способствовать развитию серьезных болезней. Изменения в наших генах могут быть вызваны целым рядом различных факторов (также называемых мутагенами). В некоторых случаях эти мутации могут идти нам на пользу. Но все-таки их подавляющее большинство либо нейтральны, либо же оказывают негативное влияние на наше здоровье.
К ним относятся болезни, вызванные мутациями на генетическом уровне, которые передаются от родителей к потомкам. По статистике, около 4% детей рождаются с теми или иными наследственными заболеваниями. Среди них можно выделить:
- хорея Гантингтона;
- мышечная дистрофия;
- ахондроплазия (карликовость);
- гидроцефалия;
- фенилкетонурия;
- синдром Дауна;
- сахарный диабет I типа;
- серповидноклеточная анемия;
- эндокринные расстройства;
- нарушения психики.

Генетические факторы здоровья
Наследственная программа, которую передают родители своим детям, может:
- ухудшать здоровье — при наличии наследственных заболеваний и нарушений, а также при наследственной предрасположенности к заболеваниям;
- способствовать укреплению здоровья — при здоровой наследственности и отсутствии предпосылок возникновения заболевания.
Но вот что особенно важно! Даже если вы знаете, что из поколения в поколение в вашем роду наблюдаются случаи возникновения, например, гипертонии, это совершенно не значит, что она обязательно проявится у вас. Наследственность, генетическое здоровье — всего лишь один из факторов, порой столь же важное значение имеет образ жизни.
Перепрограммируйте свой разум во сне | «ПОПРОБУЙТЕ ЭТО ПЕРЕД СНОМ» Доктор Брюс Липтон «BeInspired»
Условно наследственные заболевания можно разделить на четыре группы:
- заболевания, вызванные одним измененным геном, — фенилкетонурия, гемофилия и т.п. Роль среды в их проявлении самая незначительная, она влияет лишь на различные проявления болезни;
- заболевания, также обусловленные генной мутацией, но не проявляющиеся без специфического воздействия среды — например, подагра. Важно отметить, что как только воздействие среды прекращается, проявления болезни обычно становятся менее выраженными;
- подавляющее число распространенных болезней, особенно болезней зрелого и преклонного возраста (гипертоническая болезнь, язвенная болезнь желудка, большинство злокачественных образований и др.). Главный фактор их возникновения — среда, но насколько этот фактор реализуется, зависит от генетической предрасположенности. Поэтому такие болезни называют мультифакториальными;
- патологии, в возникновении которых исключительную роль играет фактор среды. Обычно это результат экстремального воздействия на организм, от которого не может быть защиты (травмы, особо опасные инфекции). Генетические факторы в этом случае влияют на характер течения болезни: на скорость выздоровления, интенсивность воспалительного ответа на инфекцию, наличие или отсутствие побочных реакций и т.п..
И хотя не вызывает сомнения заметная роль, которую играют наследственные факторы, статистика показывает, что лидирующие позиции занимают заболевания, связанным с образом жизни и со здоровьем будущих родителей и матери в период беременности.

Например, девочка рождается на свет с определенным набором яйцеклеток, которые по мере созревания последовательно готовятся к оплодотворению. То есть в конечном итоге все происходящее с девочкой, девушкой, женщиной в течение ее жизни до беременности в той или иной степени сказывается на качестве хромосом и генов. Продолжительность жизни сперматозоида гораздо меньше, чем яйцеклетки, но и их периода жизни бывает достаточно для возникновения нарушений в их генетическом аппарате. Таким образом, становится понятна ответственность, которую несут перед потомством будущие родители в течение всей своей жизни, предшествующей зачатию.
Зачастую сказываются и не зависящие от них факторы, к которым следует отнести неблагоприятные экологические условия, сложные социально-экономические процессы, неконтролируемое использование фармакологических препаратов и т.д. Результатом являются мутации, ведущие к возникновению наследственных заболеваний или к появлению наследственно обусловленной предрасположенности к ним.
Потому чаще всего изменение пищевых и поведенческих привычек человека может сделать его жизнь и жизнь его будущих детей здоровой и долговечной. И, наоборот, невнимание к факторам риска ведет к уязвимости и беззащитности перед действием неблагоприятных условий и обстоятельств жизни.

Как предотвратить развитие наследственных заболеваний
Мы уже говорили, развитие заболеваний всего одной группы (заболевания, вызванные одним измененным геном) практически не зависит ни от поведения человека, ни от факторов окружающей среды. Во всех остальных случаях генетические признаки не являются единственным условием возникновения заболевания, но увеличивают вероятность его развития.
Чтобы минимизировать фактор наследственности и не допустить перехода болезни из области возможного в область реально случившегося, на помощь приходит действительно прорывное достижение профилактической медицины — ДНК-тест. Именно он позволяет исследовать свои гены и определить индивидуальные риски для здоровья. В большинстве случаев, пользуясь этими знаниями как мощным инструментом для профилактики и принятия мер, можно полностью предотвратить вероятность развития того или иного заболевания.
Это в первую очередь касается болезней, которые называют “полигенными с пороговым эффектом”. К ним относятся, например, большинство онкологических патологий, сахарный диабет II типа, ишемическая болезнь сердца. Да, эти болезни передаются по наследству, но не зря их называют “пороговыми” — проявят они себя только в том случае, если организм достигнет определенного предела своих возможностей. То есть положительный тест на предрасположенность к раку груди вовсе не означает, что это стопроцентно произойдет. Такой результат служит рекомендацией относиться к себе внимательнее, избегать факторов риска и не пренебрегать регулярными обследованиями у маммолога.
Именно такими широкими возможностями обладает ДНК-тест MyExpert. Он исследует 55 генов и анализирует предрасположенность к метаболическим нарушениям и алиментарным заболеваниям, ожирению, диабету II типа, целиакии, лактазной недостаточности, атеросклерозу, гипергомоцистеинемии, гипертриглицеридемии, болезни Альцгеймера, а также помогает профилактировать витаминодефицит, определить индивидуальные средовые факторы, влияющие на риск онкологических заболеваний.

Что еще может рассказать ДНК-тест
Помимо рекомендаций по питанию и образу жизни, генетический портрет может дать вам ответы на узкоспециализированные запросы.
Например, результаты генетического исследования можно использовать при выборе вида спорта для себя или ребенка. При генетически ярко выраженной способности организма выдерживать серьезные физические нагрузки можно идти в спорт высоких достижений, заниматься силовым спортом, а также игровыми видами спорта. Такие результаты, например, дает ДНК-тест MyWellness. С другой стороны, ДНК-тест MyNeuro может определить скорость психомоторных функций, тем самым — пригодность человека к занятиям спортом, требующим быстрой реакции и адаптации.
Своевременно сделанный анализ помогает, с одной стороны, не упустить возможность реализовать способности, а с другой, избежать напрасной траты времени и денег, ведь по результатам исследований спортивная успешность на 60% определяется генами.
Возникает закономерный вопрос — проявляются ли на уровне генов и другие таланты, например, к творчеству? Здесь наука пока не дает точного ответа. По некоторым исследованиям, гены позволяют частично предсказать, будет ли у ребенка абсолютный слух, но пока эти данные лежать лишь в области предположений.

В заключение. Генетика и здоровье тесно связаны, но в то же время гены — не приговор, а лишь рекомендации, указания к действию. ДНК-код обозначает “правила игры”, за нарушения которых организм выпишет нам “штраф”, а при соблюдении выдаст ценный приз — долгую и счастливую жизнь! Выбор остается за нами, а медицина и генетика всегда готовы прийти на помощь.
Источник: mygenetics.ru
Эмбологенная программа что это


Посвящается выдающемуся педагогу Григору Шагяну
 Услуги
Услуги  Организации
Организации  Врачи
Врачи  Болезни
Болезни  Лекарства
Лекарства  Первая помощь
Первая помощь  Новости
Новости  Публикации
Публикации  Галерея
Галерея  Связь
Связь 
События
Анонс
У нас в гостях
Aктуальная тема






БЫСТРАЯ ПОИСКОВАЯ СИСТЕМА

Рубрики
ПОСЛЕДНИЕ СТАТЬИ
Последние новости
Научно-медицинский журнал НИЗ 3.2011
Транскраниальный эмболодетектирующий нейромониторинг в ангио- и кардиохирургии (обзор литературы)
- стеноз и/или окклюзия сонной артерии;
- стеноз позвоночной и/или подключичной артерии;
- атеросклероз аорты и/или плечеголовного ствола;
- аномалии развития магистральных артерий головы;
- инфаркт миокарда, наличие искусственных клапанов сердца, миокардит и другие
- воспалительные заболевания сердца, пороки сердца, пролапс митрального клапана и другая
- кардиальная патология;
- к ардиопульмональный анастомоз;
- ТИА, ИИ в развитии или завершенный;
- к аротидная ангиопластика;
- ц еребральная ангиография;
- к аротидная эндартерэктомия (КЭА).
В кардиохирургических подразделениях нередко выполняемой процедурой является аорто-коронарное шунтирование (АКШ). И в этом случае T КЭНМ является незаменимой высокоинформативной и, что особенно важно, неинвазивной методикой, способной выявить пациентов с относительно высоким риском развития постхирургических осложнений, значительную часть которых составляют эмбологенные ИИ [9,10].
В проспективном, (длящемся 5 лет), мультицентровом исследовании 1835 больных (1279 из коих прошли УЗ-обследование), впервые подвергшихся АКШ, показана этиологическая мультифакторность послеоперационного ИИ, определены следующие его причины: гемодинамически значимые окклюзирующие (более 50%) поражения каротид наличие предшествующих ИИ или ТИА, периферические васкулярные заболевания, постоперационная фибрилляция предсердий, левожелудочковая дисфункция с уменьшением фракции выброса ниже 0,30. Таким образом, селективная каротидная допплерография и T КЭНМ необходимы перед АКШ с целью идентификации групп повышенного риска развития ИИ, особенно у симптоматических пациентов [4].
В другом подобном исследовании 1631 больной, из которых 134 с билатеральным критическим (более 70%) каротидным стенозом подверглись сочетанному хирургическому вмешательству (АКШ и КЭА). Выделены те же ведущие причины, периоперационных осложнений (ТИА, ИИ с обратимым дефицитом, завершённый ИИ или летальный исход), кроме того, доказана прямая зависимость возникновения ИИ от степени выраженности окклюзирующего процесса магистральных артерий головы. Так, у пациентов без стеноза не зафиксировано ни одного случая инсульта; при стенозе, превышающем 70%, количество ИИ составило 3,2%, в случае окклюзии – 27,3%. Наибольшую опасность представляли больные с сочетанием окклюзии одной внутренней сонной артерии со стенозом другой. Причем, в 80% случаев эмбологенные ИИ развивались ипсилатерально окклюзированной внутренней сонной артерии [15].
Показано, что микроэмболия, возникающая при АКШ, приводит к ранней нейропсихологической дисфункции, степень которой зависит от интенсивности МЭ-сигналов [20].
Особый интерес T КЭНМ представляет с точки зрения оценки эффективности хирургического вмешательства при протезировании сердечных клапанов на основании выявления МЭ в постоперационном периоде. Был произведён сравнительный количественный анализ пациентов, которым имплантировались различные клапанные протезы. Выяснено, что риск развития послеоперационной микроэмболии зависит от типа имплантированного клапана [6].
Дополнительную ценность приобретает динамический T КЭНМ, осуществляемый перед, во время и после (непосредственно, спустя 1 год и 5 лет) операции с применением механических клапанов. Было установлено, что частота церебральных эмболических сигналов зависит от нескольких факторов: во-первых, она четко коррелирует с продолжительностью клапанной имплантации, во-вторых — прямо пропорциональна размерам клапанов, и, наконец, немаловажен преморбидный фон пациентов (наличие в анамнезе цереброваскулярных нарушений также коррелировало с увеличением частоты МЭ). Другое исследование выявило роль микроэмболии в развитии клинической симптоматики с точки зрения зон повреждения мозговой ткани, а не количества микроэмболов [1].
T КЭНМ производился 580 больным с протезированием сердечных клапанов спустя 3 месяца после хирургического вмешательства. Интенсивность и степень (количество) микроэмболии находятся в непосредственной зависимости лишь от вида клапана (биологический или механический). Существенной же корреляции микроэмболии с размером и позицией клапана, длительностью его имплантации, с возрастом и полом пациентов, кардиальным ритмом не установлено [19].
Искусственный митральный клапан представляет больший риск мозговой тромбоэмболии, нежели аортальный. Во многих исследованиях показано преимущество биоклапанов перед механическими в вопросе частоты возникновения и степени тяжести эмболизации мозга. Так, H. Markus et al, мониторируя средние мозговые артерии (СМА), определил МЭ-сигналы у 8 из 13 пациентов с механическими клапанами и лишь в 1 из 11 случаев биоклапанного протезирования [13]. Частота МЭ головного мозга при использовании механических клапанов варьирует в пределах 50%-90%, в случае же биологических — она значительно ниже. К аналогичному выводу пришли и A. Lievense еt al [12].
Эмболические сигналы, регистрируемые у пациентов с металлическими клапанными протезами, характеризуются большей интенсивностью и продолжительностью, нежели таковые при биоклапанах или при каротидном стенозе. Микроэмболия, регистрируемая при T КЭНМ после сердечно-клапанного протезирования, — воздушная.
Материальный характер эмболии был отвергнут в результате следующего исследования. Стандартный мониторинг эмболов производился в условиях дополнительной (гипербарической) оксигенации. Инспирация кислорода приводила к уменьшению количества МЭ с 96 до 2 в течение 30 мин. На основании зависимости МЭ от концентрации кислорода в крови был предположен газовый (воздушный) характер МЭ [11].
Такое же заключение было сделано и в другом исследовании, когда у пациентов с искусственными клапанами производился билатеральный эмболический мониторинг одновременно по СМА, передней мозговой артерии (ПМА) и общей сонной артерии (ОСА). Была выявлена значимая разница в количестве сигналов высокой интенсивности, определяемых по этим артериям. Если по ОСА их число колебалось в пределах 75-175, то по ПМА и СМА — от 18 до 36 за тот же промежуток времени. Понятно, что в случае материальной природы эмболов такого снижения их частоты наблюдаться не может [7].
Другой инвазивной процедурой, которая может приводить к неврологическим осложнениям (чаще транзиторным) в связи с эмболией мозга, является церебральная ангиография (ЦАГ). Считается, что в 1%-14% случаев ЦАГ осложняется развитием неврологической симптоматики, особенно, после перенесенного ИИ.
Было установлено, что количество эмболов зависит с одной стороны от скорости введения контрастного вещества (прямо пропорционально), с другой – o т времени его отстаивания (обратная зависимость). Так, при введении «iohexol-350» по прошествии даже 10мин. наблюдалась редукция частоты сигналов, обусловленных МЭ воздушной природы. Это касается в первую очередь концентрированных растворов. В настоящее время (учитывая возможные последствия артериальной гипертензии) всё больше исследователей склоняется к мысли, что профилактическая КЭА, эффективно предотвращающая в т.ч. отдалённые неврологические осложнения, должна осуществляться, основываясь на данных неинвазивных методик [2].
Каротидная ангиопластика и стентирование — альтернатива КЭА. И в этом случае существует довольно высокий риск эмболизации мозга. Так, из 10 пациентов, которым была произведена транслюминальная баллонная ангиопластика, у 9 возникали множественные МЭ-сигналы во время введения контрастного вещества и непосредственно при выпускании воздуха из баллона.
Особенно важным представляется, что лишь 1 из них перенес преходящую неврологическую симптоматику, остальные больные были асимптомными. Это объясняется тем, что МЭ-сигналы, возникающие при данной операции, — воздушной природы. Сигналы высокой интенсивности, регистрируемые у этого контингента, урежаются в зависимости от прошедшего после операции срока; уменьшается также и количество пациентов с МЭ [8,16].
Наконец, эмболизация мозга наблюдается при кардиопульмональном анастомозе и доказана прямая корреляция степени МЭ и постоперационного нейропсихологического состояния пациентов. Улучшение качества используемых при операции фильтров способствует редукции как микроэмболии, так и клинической симптоматики [5].
Литература
- Braekken S. Assotiation between intraoperative cerebral microembolic signals and postoperative neuro-psychological deficit: comparison between patients with cardiac valve replacement and patients with coronary artery bypass grafting. J. Neurol. Neurosurg. Psychiatry. 1998. V. 65. N 4. P. 573-6.
- Campron H., Cartier R., Fontaine A. Prophylactic carotid endarterectomy without arteriography in patients without hemispheric symptoms: surgical morbidity and mortality and long-term follow-up. Ann. Vasc. Surg. 1998. V. 12. N 1. P. 10-6.
- Choi Y., Saqqur M., Stewart E., et al. Relative energy index of microembolic signal can predict malignant microemboli. Stroke. 2010. V. 41. N 4. P. 700-6.
- D’Agostino. Screening carotid ultrasonography and risk factors for stroke in coronary artery surgery patients. Ann. Thorac. Surg., 1996. V 62. N 6. P. 1714-23.
- Fearn S., Pole R., Wesnes K., et al. Cerebral injury during cardiopulmonary bypass: emboli impair memory. J. Thorac. Cardiovasc. Surg. 2001. V. 121. N 6. P. 1150-60.
- Georgiadis D., Braun S., Uhlmann F., et al. Doppler microembolic signals in patients with two different types of bileaflet valves. J. Thorac. Cardiovasc. Surg., 2001, V. 121. N 6. P. 1101-16.
- Georgiadis D., Baumgartner R., Karatschai R. Further evidence of gaseous embolic material in patients with artificial heart valves. J. Thorac. Cardiovasc. Surg. 1998. V. 115. N 4. P. 808-10.
- Henry M., Amor M., Klonaris C., et al. Angioplasty and stenting of the extracranial carotid arteries.Tex. Heart. Inst. J., 2000. V. 27. N 2. P. 150-8.
- Hill A., Obrand D., O’Rourke K., et al. Hemispheric stroke following cardiac surgery: a case-control estimate of the risk resulting from ipsilateral asymptomatic carotid artery stenosis. Ann. Vasc. Surg., 2000, V. 14. N 3. P. 200-9.
- Ito T., Hagiwara H., Takemura H., et al. A case report of Binswanger type encephalopathy manifested after coronary artery bypass grafting. Kyob.Geka., 2000, 53(5): 413-6.
- Kaps M. Clinically silent microemboli in patients with artificial prsthetic aortic valves are predominantly gaseous and not solid. Stroke. 1997. P. 322-5.
- Lievense A., Bakker S., et al. Intracranial high-intensity transient signals after homograft or mechanical aortic valve replacement. J. Cardiovasc. Surg. 1998. V. 39. N 5. P. 613-7.
- Markus H., Cullinane M. Severely impaired cerebrovascular reactivity predicts stroke and TIA risk in patients with carotid artery stenosis and occlusion. Brain. 2001. V. 124. N 3. P. 457-467.
- Markus H. Transcranial Doppler ultrasound.Br. Med. Bull. 2000. V. 56. N 2. P. 378-88.
- Mickleborough L. Risk factors for stroke in patients undergoing coronary artery bypass grafting. J. Thorac. Cardiovasc. Surg., 1996. V. 112. N 5. P. 1250-8.
- Ohki T.,Veith F. Carotid artery stenting: utility of cerebral protection devices. J. Invasive Cardiol. 2001. V. 13. N 1. P. 47-55.
- Seok J. , Kim S., Kim J., et al. Coagulopathy and embolic signal in cancer patients with ischemic stroke. Ann. Neurol . 2010. V. 68. N 2. P. 213-9.
- Shariat A., Yaghoubi E., Nemati R., et al. Microembolic Signals in Patients with Cryptogenic Stroke with or Without Patent Foramen Ovale. J.Stroke Cerebrovasc. Dis. 2011 . Apr 2.
- Sliwka U., Georgiadis D. Clinical correlations of Doppler microembolic signals in patients with prosthetic cardiac valves: analysis of 580 cases. Stroke.1998. V. 29. N 1. P. 140-3.
- Sylivris S., Levi C., et al. Pattern and significance of cerebral microemboli during coronary artery bypass grafting. Ann.Thorac.Surg., 1998. V. 66. N 5. P. 1674-8.
 24.10.2011
24.10.2011  7853 Показ
7853 Показ
Источник: www.med-practic.com
Как проводится реабилитация после пневмонии у взрослых?

Пневмония, или воспаление легких, является довольно распространенным заболеванием. Даже после успешного выздоровления пациенты с таким диагнозом не ощущают себя полностью здоровыми, ведь перенесенная болезнь подрывает самочувствие, снижает иммунитет и негативно сказывается на работоспособности. Если же воспаление легких развилось как осложнение COVID-19, оно может еще долго давать о себе знать, провоцируя одышку, слабость и прочие негативные симптомы. Поэтому для благополучной реабилитации после пневмонии у взрослых нужно принять соответствующие меры.

Как выбрать увлажнитель воздуха: подробное руководство
Такие разные увлажнители воздуха: как выбрать тот, что нужен именно вам?
Как проходит восстановление при пневмонии?
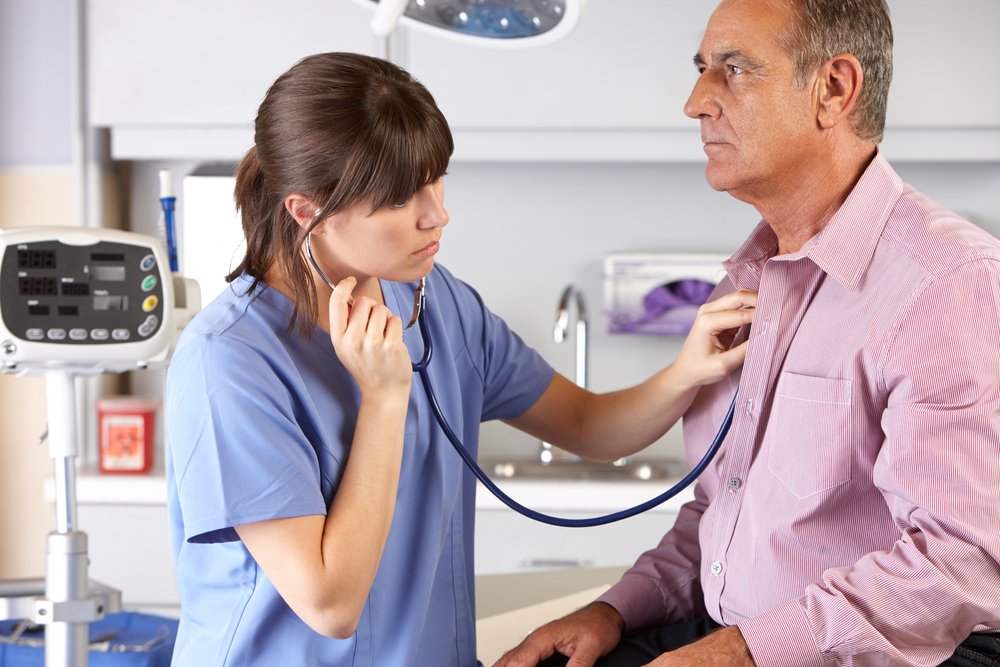
Грамотное восстановление при воспалении легких начинается еще во время активного лечения. Пациенту настоятельно рекомендуется:
- придерживаться сбалансированного здорового питания;
- пить побольше обыкновенной чистой воды;
- не лежать на месте, стараться двигаться;
- выполнять несложные дыхательные упражнения;
- организовать достаточный приток свежего воздуха в комнату;
- исключить негативное влияние сухого воздуха в помещении (поддерживать влажность на уровне 50-60%).
Перечисленные меры дополняют лекарственное лечение, назначенное врачом. Они помогут выздороветь поскорее и снизят риск нежелательных осложнений.
Как проводить реабилитацию после пневмонии у взрослых?

После того как врач документально подтвердит выздоровление, необходимо приступать к более комплексной и направленной реабилитации. В 2020 г. были опубликованы результаты рандомизированного контролируемого исследования китайских ученых (Department of Geriatric Center, Hainan General Hospital, Haikou, China) о том, что шестинедельная реабилитационная программа после пневмонии, вызванной COVID-19, помогает не только улучшить респираторную функцию, но и положительно сказывается на качестве жизни, а также уменьшает тревожность у пожилых пациентов. Восстановительные мероприятия могут включать в себя следующие процедуры:
- Регулярные прогулки на свежем воздухе
После пневмонии, вызванной коронавирусной инфекцией, пациентам очень сложно вернуться к привычному ритму жизни. Поэтому врачи рекомендуют начинать с минимальных нагрузок и малопродолжительных прогулок. При появлении головокружения, одышки и сильной усталости стоит снижать темп. При нормальном самочувствии можно увеличивать продолжительность прогулки. Не стоит отправляться на улицу в ветреную и холодную погоду, чтобы не спровоцировать осложнения.
- Дыхательная гимнастика
Чтобы ускорить процесс восстановления легочной ткани, стоит ежедневно выполнять дыхательные упражнения (например, из йоги или гимнастику А. Стрельниковой). Продолжительность одного занятия должна составлять минимум 10 минут, а со временем продолжительность можно увеличить. При сильной слабости допускается выполнение упражнений в положении лежа.
- Аэробные упражнения
После постепенной стабилизации физического самочувствия стоит приступать к более серьезным нагрузкам. В первые недели после восстановления можно заниматься ходьбой разной степени интенсивности, далее стоит подключать велосипедные прогулки или легкий бег. Спустя некоторое время не лишними будут и силовые нагрузки. Ориентироваться стоит на собственное самочувствие.
Такие процедуры должен проводить лишь специалист с медицинским образованием. Правильный массаж помогает усилить приток крови к проблемным местам, повысить иммунитет и улучшить самочувствие, также он добавляет бодрости и жизненных сил.
- Физиотерапевтические процедуры
После воспаления легких врачи могут порекомендовать лечение в барокамере (оксигенацию), проведение сеансов магнитотерапии и пр. Такие процедуры помогают окончательно подавить воспалительный процесс, улучшить циркуляцию крови и газообмен в легких, избежать хронических проблем со здоровьем.
Пребывание в помещениях с высокой концентрацией ионов соли в воздухе. Такие процедуры оказывают дезинфицирующее и иммуномодулирующее действие, помогают улучшить функции дыхательных путей, нейтрализовать воспалительный процесс и спазмы.
Многие реабилитационные процедуры после пневмонии можно практиковать и в домашних условиях. Также пациентам, перенесшим пневмонию, можно пройти программу реабилитации в специализированных санаторно-курортных учреждениях.
Источник: medaboutme.ru
Эмбологенная программа что это
3. Карпов С.М., Саркисов А.Я., Ивенский В.Н., Гандылян К.С., Христофорандо Д.Ю. Вегетативная дисфункция и психосоматическое состояние у пациентов с невралгией тройничного нерва. Фундаментальные исследования. 2013. № 3-2. С. 298-302.
4. Карпов С.М. Механизмы адаптации при черепно-мозговой травме у детей. Практическая неврология и нейрореабилитация. 2007. № 1. С. 22.
5. Лобко П.И. и др. Вегетативная нервная система. Минск, 1988.
6. Малеванец Е.В., Карпов С.М., Калоев А.Д., Соломонов А.Д., Киреева О.Г. Процессы адаптации среди военнослужащих срочной службы. Клиническая неврология. 2013. № 3. С. 3-6.
7. Ноздрачев А.Д. Физиология вегетативной нервной системы, Л., 1983.
8. Недоспасов В.О. Физиология высшей нервной деятельности и сенсорных систем. М.: МПСИ, 2006.
9. Чефранова Ж.Ю. Топическая диагностика и лечение заболеваний нервной системы. Белгород: БелГУ, 2009.
Актуальность. Вегетативные расстройства (их происхождение, клинические проявления и лечение) являются одной из актуальных проблем современной медицины.
Функцией вегетативной нервной системы является удержание функциональных параметров деятельности различных систем в границах гомеостаза, т. е. поддержание постоянства внутренней среды; вегетативное обеспечение психической и физической деятельности, адаптация к меняющимся внешним средовым условиям. Практически не существует таких заболеваний, в развитии и течении которых, не играла бы важную роль вегетативная система. Знание основных вегетативных синдромов помогает диагностике и повышению качества лечения болезней, с расстройствами вегетативной нервной системы. Таким образом, немаловажное место в медицине принадлежит современным методам лечения вегетативной нервной системы, т.к. пусковым фактором возникновения болезней являются те или иные нарушения в этой системе (1, 2).
Цель: раскрыть основные принципы современных методов лечения вегетативной нервной системы.
Вегетативная нервная система, которая также называется автономной (systema nervosum autonomicum), контролирует следующие функции организма, такие как питание, дыхание, циркуляция жидкостей, выделение, размножение. Она иннервирует преимущественно внутренние органы и состоит из двух основных отделов: симпатического и парасимпатического. Совместная работа обоих отделов регулируется и контролируется корой головного мозга, которая является высшим отделом центральной нервной системы. Центры вегетативной нервной системы располагаются в головном и спинном мозге (3).
Таким образом, нарушение в какой либо структуре вегетативной нервной системы приводит к нарушению функций, что приводит к возникновению болезни в той или иной системе. Зная, где располагается патологический очаг, мы можем назначить адекватное лечение, используя современные методы, для достижения наибольшего эффекта.
Нарушения в вегетативной нервной системе – это очень частая проблема, с которой приходится сталкиваться современному человеку. Это сочетание эмоционально-психических расстройств с нарушениями со стороны сердечно-сосудистой, дыхательной, пищеварительной, мочеполовой систем. Лечение ВНС – процесс сложный, требующий индивидуального подхода и постоянной коррекции. Современные способы лечения включают в себя модификацию образа жизни, изменение подхода к профессиональной деятельности, коррекцию психо-эмоциональных расстройств, применение медикаментозных средств, в соответствии с развившимися синдромами. Для реализации всего лечебного комплекса может потребоваться невропатолог, терапевт, психолог (психиатр) (4, 6, 7).
Основные принципы современных методов лечения ВНС рассмотрим на примере ВСД. Прежде всего, перед началом лечения необходимо исключить другие заболевания различных органов и систем, которые могут давать симптомы, идентичные таковым при ВСД. Только после достоверно установленного диагноза можно приступать к лечению.Современный взгляд на устранение синдрома ВСД состоит в одновременном применении комплекса медикаментозных и немедикаментозных воздействий, причем последним принадлежит ведущая роль. К методам лечения ВСД относят:
– коррекцию психо-эмоциональной сферы;
– ведение здорового образа жизни;
– модификацию трудовой деятельности;
Коррекция психо-эмоциональной сферы
«Все болезни – от нервов,» — это высказывание как нельзя более точно подходит к ВСД. В большинстве случаев «виноват» какой-то психологический фактор, его ликвидация способствует выздоровлению. При выяснении анамнеза заболевания почти всегда пациенты самостоятельно указывают, с чего «все началось».По возможности необходимо создать позитивную обстановку вокруг больного.
Этому способствуют рациональный отдых, поездки на природу (в лес за грибами, на рыбалку, просто прогулки по парку и т.д.). Наличие хобби будет только содействовать нормализации психо-эмоционального состояния. Желательны занятия спортом (2, 7).
Здоровый образ жизни
В первую очередь нужно оптимизировать режим дня. Качественный и полноценный сон (отход ко сну в одно и то же время, длительность сна 7-8 часов и т. д.), прием пищи в одно и то же время, пребывание на свежем воздухе – это все маленькие, но значимые факторы для успешного процесса лечения. Отказ от вредных привычек. Умеренная физическая нагрузка оказывает положительное «тренирующее» воздействие на сердечно-сосудистую систему, способствует нормализации сосудистого тонуса, улучшает кровоток в органах и тканях (4, 6, 7).
Физиотерапевтические методы (6)
Среди немедикаментозных воздействий эта группа мер одна из наиболее эффективных. Физиотерапевтические процедуры успешно применяются не только при лечении больных с ВСД в условиях поликлиники или стационара, но и при проведении санаторно-курортного лечения. Наиболее часто используют электрофорез с разными фармакологическими средствами (кальцием, кофеином, мезатоном, эуфиллином, папаверином, магнием, бромом, новокаином), электросон, водные процедуры (душ Шарко или циркулярный, подводный душ-массаж, контрастные ванны), хлоридно-натриевые ванны, общие радоновые, сероводородные, йодобромные ванны, транскраниальную электроаналгезию, синусоидальные модулированные токи, гальванизацию, магнитотерапию, аэроионотерапию, инфракрасную лазеротерапию, УВЧ, тепловые процедуры (аппликации парафина и озокерита), грязелечение. Показаны иглорефлексотерапия и массаж. Курсовое применение физиотерапевтических методов позволяет устранить многие симптомы ВСД, иногда даже без дополнительного приема лекарственных средств внутрь.
Лекарственная терапия (7)
Фармакологический спектр применяемых препаратов огромен в связи с многообразием симптомов заболевания. Одновременное назначение большого количества препаратов может нанести вред больному, поэтому для каждого больного создается программа приема лекарств в определенной последовательности, которая корригируется в процессе лечения. Препараты, применяемые для лечения, можно разделить на следующие группы:
– успокоительные – предпочтительнее растительные средства (валериана, пустырник) и их комбинации (дормиплант, ново-пассит, нотта, фитосед, персен, седафитон, нервофлукс и др.). Возможны комбинации растительных препаратов с барбитуратами (особенно при сопутствующих нарушениях сна): барбовал, валокордин, корвалол, корвалтаб и др.;
– транквилизаторы – применяют при более выраженных расстройствах эмоциональной сферы, сопровождающихся чувством тревоги и напряжения. Среди них популярными являются гидазепам, грандаксин (тофизопам), буспирон, мебикар (адаптол), афобазол. При еще более выраженных проявлениях показаны диазепам (сибазон), феназепам;
– нейролептики – используются для снижения чувства нервозности, агрессивности, раздражительности и вспыльчивости, тревоги и страха, нормализации сосудистого тонуса и артериального давления. Применяют ридазин (сонапакс, тиорил), эглонил (сульпирид), рисперидон (нейриспин, рисполепт). И транквилизаторы, и нейролептики должны назначаться только врачом и применяться строго по показаниям в течение определенного промежутка времени;
– снотворные – нормализующее влияние на сон оказывают и растительные успокоительные средства, и транквилизаторы, и некоторые нейролептики. Среди непосредственно снотворных препаратов можно отметить золпидем (ивадал), зопиклон (соннат, сомнол), залеплон (анданте), дормикум, радедорм, донормил, мелатонин. Эту группу лекарственных средств назначают на небольшой промежуток времени (обычно 7-14 дней) при крайней необходимости;
– антидепрессанты – применяют у больных со сниженной мотивацией, астенией и депрессией. Они улучшают настроение, уменьшают тоску, косвенным образом нормализуют сон. Это такие препараты как сиднофен, коаксил, флуоксетин (прозак), сертралин (золофт, стимулотон), пароксетин (паксил), амитриптилин, людиомил, симбалта;
ноотропы – препараты, «питающие» мозг. Помогают справиться с общей слабостью, нарушением внимания и памяти, головными болями и головокружением, шумом в ушах. К этой группе относят пирацетам (ноотропил), ноофен (фенибут), глицин (глицисед), пантогам, пантокальцин. С этой же целью возможно применение нейрометаболитов: актовегина (солкосерила), церебролизина;
– препараты, улучающие кровообращение, – кавинтон (винпоцетин), оксибрал, стугерон, пентоксифиллин (трентал);
– препараты, снижающие артериальное давление (гипотензивные), – бисопролол (конкор), атенолол, метопролол, анаприлин. Из растительных средств с этой целью применяют препараты валерианы, зверобоя, боярышника, настойку пиона, душицу, мелиссу, калину и др.;
– препараты, повышающие артериальное давление, – кофеин, мезатон, большинство растительных адаптогенов (настойка лимонника, родиолы розовой, женьшеня);
– препараты, влияющие на метаболизм в сердце, применяются для уменьшения болей и неприятных ощущений в области сердца: милдронат, рибоксин, настойка боярышника. При нарушениях ритма (увеличении частоты сердечных сокращений) показаны аспаркам, панангин, конкор, барбовал, корвалдин;
– при повышении внутричерепного давления – диакарб, лазикс (фуросемид), препараты петрушки, можжевельника, крапивы, мочегонные травы;
– вегетотропные препараты – белласпон, беллатаминал. Они обладают комбинированным действием, влияют и на психо-эмоциональное состояние, и на болевой синдром, и на потливость, снимают симптомы как со стороны симпатической, так и со стороны парасимпатической нервной системы. Также в качестве вегетотропного препарата может быть использован платифиллин;
– антиоксиданты – мексидол, кратал, витрум-антиоксидант, янтарная кислота;
– витамины — показаны как поливитаминные комплексы с общеукрепляющей целью, так и изолированный прием витаминов Е, А, С, группы В (нейровитан, мильгамма, неуробекс, нейрорубин);
– адаптогены – это группа лекарственных средств, повышающих стрессоустойчивость организма. Они обладают антиастеническим действием, способны повышать артериальное давление и тонус сосудов, повышают неспецифический иммунитет: женьшень, родиола розовая, лимонник, элеутерококк, заманиха, аралия, левзея сафлоровидная. Общетонизирующим действием обладают препараты, содержащие спирулину, фенхель, тимьян, ламинарию.
Таким образом, для лечения разных симптомов нарушения ВНС используют разнообразный арсенал средств. Многие препараты одновременно влияют на несколько симптомов (например, настойка боярышника обладает седативным эффектом, уменьшает боли в сердце и снижает артериальное давление). Следует помнить, что только лечащий врач может подобрать правильную комбинацию из лекарственных препаратов. Процесс выздоровления во многом, если не почти на 100%, зависит от самого больного, его позитивного настроя и желания преодолеть недуг. Оставленная без внимания болезнь может трансформироваться в более тяжелое и трудноизлечимое заболевание .Поэтому больным обязательно нужно обращаться к врачу, чтобы вернуть себе полноценную жизнь и уберечь организм от новых заболеваний.(3,6,7)
Вывод. Нарушения ВНС не только являются важной частью патогенеза многих заболеваний, а сами могут играть роль « пуcкового механизма » в развитии сложных болезней. В этой связи возникает необходимость использование дополнительный методов лечения на более ранних этапах нарушений ВНС с целью профилактики возможных осложнений, приводящих к снижению качества жизни населения
Источник: eduherald.ru