Порядок совершения вечерней молитвы магриб в исламе (ВИДЕО)
Мусульмане не устают из раза в раз повторять, что ислам – это не столько набор каких-то ритуальных предписаний, а настоящий образ жизни, который распространяется абсолютно на все аспекты деятельности человека. Намаз, будучи действием, совершаемым, как минимум, пятикратно каждый день, помогает не забывать об этом.
5 молитв распределены по времени суток таким образом, чтобы у человека было время на работу, творчество, посредством которых он зарабатывает для себя и своих близких на пропитание. Неправильно как-то выделять какой-то из обязательных намазов, все они должны быть выполнены в предписанное время:
Поистине, верующие должны совершать намаз в определённое время (4:103)
Четвёртой по счёту ежедневной молитвой является магриб (также известный как намаз ахшам либо акшам у тюрков или вечерняя молитва на русский манер). В настоящей статье все эти обозначения будут использоваться нами в равной степени. Ведь мир ислама крайне многообразен, он состоит из множества течений, народов, языков, а потому понимание этого разнообразия лишь укрепит единство уммы.
Как работает программа? Как компилируется код? (устройство компьютерных программ) [2020]
Обратите внимание, что детальное описание движений в описании ракаатов представлены для мужчин. То, как женщины должны держать руки, совершать поклоны и т.п., можно узнать здесь.
Время наступления намаза магриб
Вопрос момента наступления акшам-намаза не вызывает среди богословов споров, в отличие от дневной и предвечерней молитв. Так, магриб можно читать после того, как происходит заход солнца, и до тех пор, пока не пропадает шафак (краснота) и горизонт не становится тёмным.
Как правило, процесс исчезновения вечернего света длится около получаса (летом ситуация обстоит иначе, но это – предмет отдельного разговора). То есть в течение тридцати минут мусульманин должен успеть совершить магриб. Желательно, если обращаться к хадисам Заключительного посланника Всевышнего Мухаммада (с.г.в.), сделать это в самом начале времени молитвы. Приведём в качестве иллюстрации только один пример: «Как только зайдёт солнце, принимайтесь читать молитву магриб» (Ат-Табарани).
Расписание совершения вечернего намаза в различных городах СНГ можно посмотреть здесь.
Как правильно совершать молитву магриб
Намаз ахшам образуют три ракаата фардовой части и два ракаата суннат. В том, как совершается каждая из них, мало отличий и идентично молитвам, читаемым верующими в иное время суток. Однако следует учитывать одну важную особенность обязательных намазов с нечётным числом ракаатов, с которыми можно ознакомиться также на видео.
3 ракаата фарда
Ракаат №1
Намерение (ният). В исламе прежде чем приступить к предписанному религией ритуалу человек должен правильно сформулировать у себя в голове, что и для чего он это делает. Данный момент, несмотря на кажущуюся простоту, крайне важен, потому как «дела оцениваются по намерениям» (Аль-Бухари, Муслим).
Для совершения трёх ракаатов фарда магриба достаточно непосредственно перед намазом, стоя по направлению к кыйбле, подумать о том, что сейчас будет совершаться именно эта молитва. Кроме того, можно проговорить эту мысль словами на любом языке (далее – пример на русском): «О Всевышний Аллах! Я вознамерился совершить три ракаата фарда вечернего намаза».
Намерение прочитать намаз подразумевает, что человек не будет совершать посторонних действий и говорить не относящиеся к молитве слова на всём протяжении этого акта поклонения. Его взгляд должен быть направлен вниз – на то место, где окажется лицо человека при совершении земного поклона (суджуд).
Такбир-тахрим. Проговаривание слов «Аллаху Акбар» («Аллах Велик!») таким образом, что ладони молящегося поднимаются до уровня лица. При этом большие пальцы рук соприкасаются с мочками ушей (во всяком случае так делают ханафиты и маликиты, а шафииты с ханбалитами зачастую могут позволить себе просто поднять ладони до уровня лица). В ханафитском и маликитском мазхабах молящийся произносит такбир вслух только когда большой палец касается мочки уха. В остальных двух мазхабах выражение «Аллаху Акбар» проговаривается, когда руки подняты на уровне лица.
Сана. После такбира молящийся (придерживающийся ханафитского, маликитского или ханбалитского мазхабов) произносит про себя следующую дуа-мольбу:
СубЭханяка Аллахуммя ва бихамдикя, ва табаракасмукя, ва та’аля джаддука, ва ля Иляха гайрук
Перевод: «Слава и хвала Тебе, Всевышнему Аллаху! Твоё имя является величайшим. Никто не может быть равным Тебе. Никому нельзя поклоняться, кроме тебя. Только Ты этого достоин»
У шафиитов молитвенная формула «Сана» выглядит иным образом:
Ваджяхту ваджхия лиллязии фатарас-самаваати валь-ард, ханиифям муслима, ва ма ана миналь-мушрикиин, иннас-саляати ва нусуки, ва махъяйя, ва мамати лилЛяхи Раббиль-‘алямиин, ля шарикя ляХ, ва би зяликя умирту ва ана миналь-муслимиин
Перевод: «Направлен мой лик к Создателю небес и земляной тверди. Я не поклоняюсь кому-либо ещё, потому как, воистину, моя вера, молитвы, воздаяния, просьбы, нрав, жизнь и смерть – всё это принадлежит Аллаху, Господину, Который не имеет никакого сотоварища. Это то, что мне велено совершать. Я, воистину, мусульманин».
Кыям (стояние). Молящийся стоит по направлению к кыйбле, его взгляд, как было отмечено выше, направлен на место земного поклона, а руки расположены ни животе, чуть ниже пупка (ханафитский мазхаб) таким образом, что правая кисть обхватывает левую большим пальцем и мизинцем, а остальные пальцы располагаются вдоль левой руки. Шафииты располагают руки выше пупка, но ниже груди. Если молящийся придерживается маликитского мазхаба, то он может руки вообще не поднимать, а располагать их по швам. Ханбалиты имеют право сами решать, как именно располагать руки во время стояния.
Вслед за «Сана» мусульманин про себя проговаривает «та’авуз» и «басмалля»: «А’узу билЛяхи минашшайтаанир-раджиим, бисмилЛяхи-р-Рахмяанир-Рахиим» («Обращаюсь к Аллаху от козней дьявола, который достоин быть побитым камнями. Именем Аллаха, Милостивого и Милосердного [начинаю дело]»). Далее следует первая сура Священного Корана «Аль-Фатиха». Она читается вслух, с соблюдением правил таджвида. Потом молящийся так же не про себя читает ещё одну суру (как правило, короткую, к примеру, «Аль-Филь») или идущие последовательно три аята из Книги Аллаха.
Руку’ (поясной поклон). После кыяма молящийся проговаривает вслух такбир и кланяется таким образом, что, поставив руки на колени, прогибает своё туловище в форме буквы «Г». Спина и голова должны быть параллельны полу, взгляд направлен на стопы.
В состоянии поясного поклона человек троекратно говорит слова: «Субэханя Раббиаль-‘Азыйм» («Пречист [от плохого] наш Господь»). Потом верующий выходит из состояния земного поклона, сказав: «Сами’аАллаху лимян Хямидя» («Всевышнему известны все прославления, [которые поступают в Его адрес]»). Приняв вертикально положение (руки опущены, держатся по швам, взгляд направлен на место земного поклона) проговаривает про себя один раз: «Раббаня, ЛяКа-л-хямдэ» («О Господин миров! Для тебя все эти восхваления»).
Суджуд (земной поклон). Находясь в вертикальном положении, молящийся произносит такбир и делает земной поклон. Сначала он опускается коленями на пол, далее ставит руки также на пол и располагает между ними свою голову, держа глаза открытыми. В рамках ханафитского мазхаба руки должны находиться на уровне головы, тогда как шафииты ставят их на уровень плеч.
Приверженцы ханбалитского мазхаба немного переиначивают порядок совершения земного поклона таким образом, что сначала на пол опускают руки и только потом – колени.
Когда лоб и переносица соприкоснутся с полом, молящийся трижды говорит следующие слова: «Субэханя Рабби аль-А’ля» («Пречист [от любого негатива] Мой Великий Господь»). Далее он произносит такбир и садится на левую ногу. Правая нога при этом согнута таким образом, что на неё верующий не садится, а её пальцы направлены в сторону кыйблы. В таком положении молящийся находится две-три секунды, после чего снова говорит «Аллаху Акбар» и совершает суджуд. Там также повторяются слова из первого земного поклона.
Из суджуда человек выходит, проговаривая такбир и возвращаясь в положение кыяма (стояния). Фактически это начало второго ракаата молитвы магриб.
Ракаат №2
Молящийся снова вслух читает суру «Аль-Фатиха» и дополнительную суру (скажем, «Курайш»). Потом совершаются по описанной выше схеме руку’ и суджуд.
Ку’уд (сидение). После земного поклона молящийся не переходит сразу в третий ракаат, а садится в таком же положении, что он занимал между двумя частями земного поклона. В сидячем положении он проговаривает дуа «Ташаххуд»:
Аттяхияту лилЛяхи вас-салявату ваттаиибят. Ассаляму ‘аляйка, айюханнабийу, ва рахматулЛахи вабаракатуху. Ассаляму ‘аляйня ва ‘аля ‘ыйбадиллахи-с-салихиин. Ашхаду ал-ля-иляха илля-Ллаху, ва ашхаду ан-на Мухаммадан габъдуху ва расулух
Перевод: «Наши приветствия, молитвы и восхваления Тебе, Всевышний. Мир тебе, наш Пророк, милость тебе от Всевышнего Творца и Его благословения. Свидетельствую, что нет никого, кто достоин поклонения, кроме Аллаха. Свидетельствую, что Мухаммад – Его раб и посланник».
Некоторые мусульмане во время чтения «Ташаххуда» в словах свидетельства «Ашхаду ал-ля-иляха илля-Ллаху» поднимают указательный палец правой руки и держат его в таком положении до того момента, как произносятся слова «ва ашхаду ан-на Мухаммадан габъдуху ва расулух». После завершения дуа молящийся переходит в третий ракаат – завершающий в рамках этой части ахшам-намаза.
Ракаат №3
В рамках третьего ракаата молитвы магриб стоит обратить внимание на самый финал. В кыяме молящийся вновь читает «Аль-Фатиху» (но уже про себя). Дополнительная сура или аяты здесь уже не нужны – сразу следуют поясной и земной поклоны.
После суджуда необходимо остаться в сидячем положении (ку’уд) и протзнести «Ташаххуд», после которого следует дуа «Салават»:
Аллахуммя салли аля Мухаммадин ва ‘аля Али Мухаммад. Кямаа саляйта ‘аля Ибрахиима ва ‘аля Али Ибрахиим. Инняка хамидум-маджиид. Аллахумма бярик ‘аля Мухаммадин ва ‘аля Али Мухаммад. Кямаа барактя ‘аля Ибрахиима ва ‘аля Али Ибрахиима, инняка хамиидун маджид
Перевод: «О Аллах! Просим благословить Мухаммада и его семью, подобно тому, как Ты в своё время благословил Ибрахима и его семью. Поистине, Ты Достойный похвалы. О Аллах! Просим послать благословения Мухаммаду и его семье, подобно тому, как Ты послал благословение Ибрахиму и его семейству.
Поистине, Ты Достойный похвалы и славы».
Далее молящийся должен продекламировать аят из суры «Аль-Бакара»:
Раббаня-аттииня фид-дунья хасанатя ва филь ахиираати хасаната-у ва кыйна газабаннар (2:201)
Перевод: «О наш Господь! Просим Тебя подарить в этом мире и мире Вечном добро. Также просим защиты от Ада и его мучений»
«Ташаххуд», «Салават» и отрывок из Корана произносится молящимся про себя.
Таслим (приветствие). После отрывка из суры «Корова» молящийся в обе стороны громко говорит слова приветствия: «Ас-саляму галяйкум ва рахматулЛаа» («Приветствие вам и милость Всевышнего Творца»). Под «вами» в приветствии имеются в виду другие молящиеся, ангелы и джины-мусульмане. Важно при этом устремить свой взор сначала на правое, потом – на левое плечо.
Далее, трижды сказав «Астагфируллахи» («Прости меня, о Аллах»), молящийся произносит завершающее дуа:
Аллахумма Антас-саляяму ваминКя-с-саляму. Табаракта йа заль-джаляали валь-икрам
Перевод: «О Аллах! Ты – это мир, и Ты являешься источником этого мира. Подари нам Своё благословение».
Молитва приветствия человек читает, глядя на свои раскрытые ладони, приподнятые на уровень груди. После её завершения он произносит слово «аминь». Таким образом завершаются три ракаата фардовой части вечерней молитвы.
2 ракаата суннат
Эта часть общей молитвы магриб мало чем отличается от фарда. Разве что суры в первых двух ракаатах, такбиры и приветствия не произносятся вслух. Кроме того, во втором ракаате после «Ташаххуда» сразу следуют «Салават», «Раббаня», таслим и делается заключительное дуа. После этого верующий может приступить к чтению «Аятуль-Курси», зикров и тасбих-дуа.
Источник: islam.global
Шунтирование сердца: что это такое, как проходит операция, прогноз жизни
Из статьи вы узнаете особенности операции по шунтированию сосудов сердца, показания и противопоказания, возможные осложнения, реабилитация, прогноз жизни.

Что такое шунтирование сердца?
Шунтирование коронарных сосудов сердца – это оперативное вмешательство на открытом сердце, когда для сердечного кровотока формируется обходной путь, минуя пораженные артерии.
Выполняют операцию АКШ с помощью фрагментов других сосудов пациента, которые чаще всего берут с нижних конечностей. Хирургическое вмешательство проводится только в специализированных клиниках высококвалифицированными кардиохирургами, с которым вместе работает трансфузиолог, обеспечивающий искусственное кровообращение. Надо отметить, что принцип этой сложной операции был разработан советским врачом Владимиром Демиховым в шестидесятые годы прошлого столетия.
Разновидности
В зависимости от того, какой именно сосуд используется для обходного пути, шунтирование сердца бывает двух видов:
- аортокоронарное – АКШ;
- маммарокоронарное – МКШ.
АКШ, в свою очередь, делится на:
- аутовенозное, когда используют большую подкожную вену ноги;
- аутоартериальное – при использовании лучевой артерии (если пациент страдает варикозом).
При МКШ используют внутреннюю грудную артерию.
Кроме того, есть деление шунтирования на:
- стандартное – с использованием аппарата искусственного кровоснабжения (сердце остановлено);
- без применения искусственного кровоснабжения сердца (сердце не останавливается), что требует высочайшей квалификации хирурга;
- гибридное, когда сочетают разные виды дополнительных процедур.
Показания к операции
Шунтирование пораженных сосудов сердца проводят при стенозе артерий, вызывающем ишемию. Чаще всего причиной является атеросклероз, когда просвет артерий перекрывается атеросклеротическими бляшками, или тромбоз. Именно эти патологии – основные показания к оперативному вмешательству. Дополнительное обследование проводят при:
- загрудинных болях с иррадиацией в левую руку, плечо, нижнюю челюсть, шею;
- гипертензии;
- тахикардии; постоянном подташнивании, изжоге.
Противопоказания
Не выполняется операция АКШ в следующих случаях:
- при почечной недостаточности;
- некомпенсированном сахарном диабете;
- хронических неспецифических поражениях легких;
- злокачественных новообразованиях;
- постинсультной гипертензии.
Есть и относительные противопоказания для проведения шунтирования:
- сердечная недостаточность;
- ожирение;
- рубцы на сердце, минимизирующие сердечный выброс крови ниже 30%;
- артериосклероз Менкенберга – поражение всех коронарных артерий;
- пожилой возраст.
ОИМ рассматривается в качестве противопоказания на усмотрение врача.
Подготовка к вмешательству
Основа подготовки к операции по АКШ – коронарография, процедура, досконально исследующая рельеф эндотелия коронаров. Для ее проведения и последующего детального обследования пациента госпитализируют в стационар. Для осуществления коронарографии специальные катетеры вводят в левую и правую коронарные артерии, через них – рентгенконтраст.
Затем рентгеновские лучи сканируют эндотелий. Процедура позволяет точно установить локализацию и степень сужения сосуда, при этом пациент получает высокую дозу облучения. Кроме того, манипуляцию нельзя выполнить, если есть аллергия на йод (рентгеноконтраст).
Поэтому, кроме коронарографии применяют КТ-коронарографию. Она более точна, дорогостояща, но исключает облучение. Правда, контраст все также необходим, и человек с весом более 120 кг в аппарат не убирается.
Если при обследовании выявлено сужение артерий более чем на 75%, назначается АКШ, чтобы минимизировать риск ОИМ или его рецидив. Кроме коронарографии необходимы: ОАК, ОАМ, общая биохимия, коагулограмма, липидограмма, ЭКГ, ЭхоКГ, УЗИ органов брюшной полости.
Если пациент принимает антикоагулянты, их прием согласовывается с врачом: обычно на две недели делают перерыв перед операцией. Другие группы фармакологических средств тоже требуют согласования с врачом.
За сутки перед аортокоронарным шунтированием пациента осматривает анестезиолог, коррелируя наркоз с ростом, весом, возрастом оперируемого, индивидуальной непереносимостью лекарств. Накануне вмешательства пациенту проводят седацию (прием седативных). Обязательно:
- не есть после 18:00;
- не пить после полуночи;
- назначенные препараты пьют сразу после ужина;
- вечером – душ.
Ход операции
Для проведения шунтирования сердца врачу нужно рассечь грудину, которая потом долго срастается, что обуславливает длительность реабилитационного периода. В зависимости от вида АКШ используют или не используют аппарат искусственного кровообращения. Сердце не останавливают, если не требуется дополнительных манипуляций: удаление аневризмы, замена клапанов. Шунтирование на работающем сердце обладает преимуществами: нет осложнений со стороны иммунной системы, крови; время вмешательства меньше; реабилитация быстрее.
Суть операции – создание обходного пути. Для этого: хирург открывает доступ к сердцу, берет сосуд для шунта, если сердце останавливается, проводят кардиоплегию и включают аппаратуру искусственного кровотока. Если сердце работает, на область вмешательства накладывают специальные приспособления.
Само шунтирование представляет сшивание сосудов: один конец шунта соединяют с аортой, второй – с коронаром, который расположен ниже стеноза. После этого снова запускают сердце, отключают аппаратуру. Грудину крепят металлическими скобами, кожу на груди – обычными швами. Шунтирование длится около четырех часов.
Осложнения
Часто после оперативного вмешательства у пациента возникает чувство боли, жара, дискомфорта за грудиной. Это не повод для паники, нужно сообщить об этом врачу, который назначит купирующие препараты. Самые частые осложнения после шунтирования сосудов сердца: застой в легких, анемия, перикардит и другие воспалительные процессы, флебит близлежащих к шунту вен, иммунные нарушения (при остановке сердца), аритмии.
Для предупреждения застойных явлений в легких рекомендуется до 20 раз/день надувать воздушные шарики. Анемия купируется специальной диетой, при необходимости – гемотрансфузиями. Лечение других осложнений индивидуально для каждого пациента.
Реабилитация
Период восстановления длительный. Две недели после шунтирования нельзя мыться, поскольку раны обширные, есть риск вторичного инфицирования. Ежедневно – перевязки, обработка антисептиками. Полгода нужно будет носить грудной бандаж, чтобы не разошлись швы на грудине.
Средняя реабилитация – около трех месяцев. За этот период нормализуется кровь и кровоток, заживет грудина. Оценочный тест на возможность полноценной жизни – нагрузочный (например, велоэргометрия).
Результаты, прогноз
АКШ не устраняет причину ишемии, она дарит время для нормальной жизни без боли, одышки, аритмии. Однако без кардинального изменения образа жизни качественный период улучшения не продлится долго. Он напрямую коррелируется соблюдением рекомендаций врача, отказом от вредных привычек, правильным питанием. Шунт из вен ноги в среднем служит около 10 лет, из предплечья – пять. При нарушении правил ЗОЖ – всего год.
Что лучше: стент или шунт?
Если сравнить две методики коррекции ишемии и гипоксии миокарда через питающие мышцу сосуды, то становятся очевидными достоинства и недостатки стентирования и шунтирования сосудов сердца:
| Объем вмешательства | Минимальный, внутрисосудистый | Технически сложное вмешательство |
| Длительность операции | От часа до трех | От трех до девяти и более |
| Остановка сердца | Не нужна | Более половины операций проходят с остановленным сердцем |
| Разрез | Исключен | Рассекается грудина |
| Обезболивание | Местное, реже – с учетом индивидуального порога болевой чувствительности | Глубокий наркоз |
| Реабилитация | Несколько дней | До полугода |
| Острые случаи | Практикуется купирование ОИМ | Не допускается из-за тяжести вмешательства |
| Капилляры | Возможна коррекция сосудов с диаметром от 3мм | Невозможно корректировать мелкие ветви |
| Реставрация кровотока | На несколько лет | До 10 лет и более |
Рекомендации образа жизни после операции
Коронарное шунтирование – надежный способ профилактики инфаркта, приступов стенокардии, поскольку ликвидирует ишемию на десятилетия. Однако шунт способен сужаться, у каждого пятого пациента это происходит спустя год, а через 10 лет – в 100%. Чтобы минимизировать такую возможность, следует придерживаться семи правил:
- полный отказ от алкоголя и сигарет;
- антиатерогенный профиль питания (ДАШ-диета в том числе);
- движение: ЛФК, прогулки пешком, занятия спортом (плавание);
- минимизация стрессов;
- сбалансированный питьевой рацион (30 мл воды на 1 кг веса);
- восьмичасовой сон;
- ежегодная диспансеризация.
Стоимость
С 2018 года аортокоронарное шунтирование входит в систему государственных гарантий, то есть проводится по полису ОМС. Условием является первичное направление от участкового врача. Оперативное вмешательство выполняется во всех государственных медицинских организациях соответствующего уровня. При отсутствии возможности осуществить АКШ на региональном уровне, используют направление в федеральные медицинские центры.
Если аортокоронарное шунтирование сердца пациент хочет провести в какой-то определенной частной клинике или за рубежом, компенсация за лечение ему не полагается. Средняя стоимость операции в Москве составляет 120 000 рублей, Санкт-Петербурге – 85 000 рублей, Казани – 32 500 рублей.
Подчеркнем еще раз, что шунтирование проводится на открытом сердце, что требует специального оборудования, высокой квалификации врача и специализированного стационара.
Источник: clinic-a-plus.ru
Шунтирование сердца
Коронарное шунтирование сосудов сердца — это оперативное вмешательство, во время которого создаётся обходной путь кровоснабжения определённого участка миокарда. Шунтирование позволяет полностью восстановить питание миокарда при сужении венечной артерии. В качестве шунта используются собственные вены голени или лучевая артерия. Оперативное вмешательство позволяет уменьшить выраженность ишемической болезни сердца и повысить качество жизни пациента.
Что такое шунтирование сердца после инфаркта?
Остановить распространение инфаркта миокарда при его развитии можно путём проведения операции по шунтированию сердца в течение 6-15 часов после сердечно-сосудистого события. Технически вмешательство проводится стандартно с учетом некоторых особенностей:
- как можно более раннее выполнение;
- рекомендовано аортокоронарное соединение;
- доступ через грудину на неработающем сердце и искусственном кровообращении.
Классификация
Хирурги используют различные соединения в зависимости от локализации поражённых сосудов и их количества:
- аортокоронарное шунтирование — соединение с аортой;
- маммакоронарное шунтирование — соединение с грудной артерией.
Разница между шунтами заключается в том, что они получают питание из разных сосудов: из внутренней грудной артерии и аорты.
Аортокоронарный шунт
Из руки или ноги выделяют сосуд и соединяют его с аортой. Второй конец вшивается ниже участка суженной венечной артерии. Это позволяет обеспечить питание поражённого участка миокарда напрямую из аорты, что положительно сказывается на метаболических процессах в миокарде и обеспечивает его нормальное функционирование. У пациента улучшается переносимость физических нагрузок, уменьшается выраженность болевого синдрома.
Маммарокоронарный шунт
Маммарокоронарный шунт соединяет маммарные (грудные) артерии и повреждённые атеросклерозом коронарные сосуды сердца. Анатомия расположения сосудов позволяет соединять левую внутреннюю артерию груди с левой венечной, а правую — с правой венечной либо с межжелудочковой артерией.
Бимаммарное шунтирование
Проводится при распространённом поражении венечных сосудов. Оперативное вмешательство рекомендуется при неэффективности ранее проведённого АКШ, при тромбозе вен (невозможности их использования), сужении и закупорке шунта, сужении лучевых артерий. Преимущества данного метода:
- прочность стенки;
- устойчивость к образованию холестериновых бляшек и тромбов;
- широкий просвет грудной артерии.
Миниинвазивное коронарное шунтирование
Доступ к венечным артериям получают путём небольшого разреза в межребёрном промежутке слева от грудины. Грудная клетка при этом не вскрывается. Заживление происходит намного быстрее, а операция считается менее травматичной. Хирургическое вмешательство проводится без подключения к аппарату искусственного кровообращения, на работающем сердце.
Миниинвазивная операция проводится при повреждении 1 или 2-х коронарных ветвей на передней стенке левого желудочка. Существенный недостаток данного метода – невозможность обеспечить полноценное восстановление коронарного кровотока.
Коронарное стентирование сосудов сердца
Считается щадящей, малоинвазивной, внутрисосудистой операцией на сосудах сердца, которая заключается в расширении суженной артерии путём расправления введённого стента. Стентирование обычно проводится сразу после коронароангиографии, которая позволяет выявить степень поражения венечной артерии и подобрать необходимый по диаметру и длине стент.
Причины
АКШ позволяет улучшить коронарный кровоток, что уменьшает выраженность болевого синдрома и снижает количество приступов стенокардии. После операции пациенты лучше переносят физические нагрузки, повышает работоспособность, улучшается психологическое состояние. Операции по реконструкции сосудистой сетки сердца снижают риск развития инфаркта миокарда.
Показания для установки шунта:
- критическое сужение коронарных артерий;
- стенокардия напряжения 3 и 4 степени (приступы беспокоят при обычной физической активности и в покое);
- аневризма сердца на фоне коронаросклероза;
- отсутствие возможности провести стентирование;
- сужение венечных артерий в сочетании с постинфарктной аневризмой и пороками строения сердца.
Симптомы
После оперативного вмешательства пациенты попадают в отделение реанимации, где проводится катетеризация мочевых путей и искусственная вентиляция лёгких. Стандартно вводятся обезболивающие средства и назначаются антибиотики. Работа сердца оценивается на мониторе в виде электрокардиографии. После стабилизации состояния пациента переводят на самостоятельное питание и дыхание. Объём движений увеличивается постепенно, поэтапно.
В первое время пациентов беспокоят загрудинные боли, что связано со спецификой проводимой операции, т.к. она проводится на открытом доступе. По мере срастания грудины болевой синдром утихает. Также дискомфортные ощущения наблюдаются и в области, где брали вену. Вся симптоматика носит временный характер и постепенно пациент возвращается к привычному образу жизни.
Анализы и диагностика
Полную информацию о состояния сосудистой системы сердца получают после проведения коронароангиографии и мультиспиральной компьютерной томографии. Оба метода исследования позволяют оценить степень поражения венечных сосудов и определиться с дальнейшей тактикой лечения.
МРТ сердца и коронарных сосудов
Магнитно-резонансная томография считается неинвазивным диагностическим исследованием, который основывается на методе ядерного магнитного резонанса. МСКТ позволяет получить чёткое изображение сердца и оценить состояние коронарных сосудов. Абсолютные противопоказания:
- наличие зажимов, скоб и имплантов из металла;
- наличие инсулиновой помпы, кардиостимулятора, феррамагнитного импланта и других электронных систем.
Цена исследования колеблется в диапазоне от 15 до 35 тысяч рублей. В сравнении с магнитно-резонансным методом исследования КТ сердца является более информативным в плане оценки состояния сосудистой системы сердца.
Дополнительные методы обследования:
- коагулограмма;
- биохимический и общий анализ крови;
- УЗИ органов брюшной полости;
- липидный спектр;
- рентгенография органов грудной клетки;
- УЗДС нижних конечностей;
- ЭКГ;
- ЭхоКГ;
- анализ мочи.
Лечение
Медикаментозная терапия направлена на:
- поддержание нормального уровня кровяного давления и пульса;
- профилактику тромбообразования;
- снижение уровня холестерина, выравнивание липидного спектра;
- улучшение трофики и питания сердечной мышцы.
Лекарства
Основные препараты, назначаемые после стентирования и шунтирования:
Профилактика и реабилитация после операции на сердце
Оперативное вмешательство не устраняет истинную причину заболевания — атеросклеротические изменения на сосудах, а лишь позволяет ликвидировать последствия. Для профилактики рекомендуется смена рациона питания и образа жизни. Реабилитационный период несколько отличается после шунтирования и после стентирования венечных сосудов.
Аортокоронарное шунтирование, основные рекомендации по профилактике осложнений после оперативного вмешательства и для скорейшего восстановления в послеоперационный период:
Основные рекомендации, которые необходимо соблюдать сразу после операции АКШ:
- ежедневная ходьба пешком продолжительностью не меньше 20 минут с постепенным увеличением продолжительности до 1 часа;
- уделять время для дыхательной гимнастики, медитаций и полного расслабления тела;
- постепенное избавление от лишнего веса за счёт коррекции питания и умеренных физических нагрузок;
- заменить мясные продукты питания (баранина, свинина, утка) на рыбу;
- полностью исключить субпродукты, сливочное мясо и жаренные блюда;
- уменьшить потребление соли;
- заменить выпечку и сладости на мёд и сухофрукты;
- бороться с лишним весом.
После шунтирования сердца в домашних условиях самостоятельно делать гимнастику, избегая чрезмерных перегрузок и подъёма тяжести. Лёгкие упражнения после АКШ позволяют держать мышечный корсет спины в тонусе.
После стентирования сосудов сердца ограничений чуть меньше, ввиду того, что не производится вскрытие грудной клетки, что позволяет пациентам уже с первых дней постепенно наращивать физическую активность и тренировать сердечную мышцу, не позволяя ей расслабиться и облениться. Шунтирование подразумевает более длительный реабилитационный период.
Диета после шунтирования
В рационе должны присутствовать в достаточном количестве овощи, зелень, блюда из рыбы, курицы без жира. Молочные продукты лучше выбирать с пониженным показателем содержания жира. В качестве источника жира рекомендовано употребление растительного масла – 2 столовые ложки в день.
Последствия и осложнения
Осложнения могут развиться при наличии у пациента сопутствующей патологии:
- сахарный диабет;
- патология почечной системы;
- заболевания лёгочной системы.
Чаще всего после оперативного вмешательства возникают кровотечения в области анастомозов и регистрируются нарушения ритма. Возможные осложнения:
- острое нарушение кровообращения в головном мозге и миокарде;
- тромбирование венозного русла;
- недостаточность почечной системы;
- местные осложнения в виде инфицирования раны и формирования послеоперационных келоидных рубцов;
- закрытие или сужение шунта.
Прогноз, сколько живут после операции
Если по коронарным артериям полностью восстановлен кровоток после проведённого коронарного шунтирования и пациент принимает всю назначенную терапию, то прогноз считается благоприятным.
Восстановление адекватного кровоснабжения миокарда позволяет избавить пациента от болевого синдрома, связанного с ишемией миокарда, уменьшить число приступов стенокардии, улучшить переносимость физических нагрузок.
Отдалённые результаты хирургического вмешательства:
- восстановление трудоспособности;
- снижение риска развития инфаркта миокарда;
- снижение риска внезапной смерти от острого коронарного синдрома;
- улучшение переносимости физических нагрузок;
- увеличение продолжительности жизни;
- лекарственные препараты принимаются только с профилактической целью.
Сколько живут после операции шунтирование сердца?
В среднем длительность функционирования шунта составляет 10 лет. Для оценки состоятельности шунта проводят коронароангиографию, по результатам которой принимается решение о необходимости повторного хирургического лечение. Полный курс реабилитации после оперативного вмешательства на сердце позволяет максимально увеличить срок службы установленного шунта.
Отзывы пациентов, перенесших шунтирование, в основном положительные. После проведённой операции идёт ремонделирование сердца, в этом период пациенты отмечают ухудшение самочувствия, и им кажется, что операция прошла неудачно. Однако, спустя время, после полной перестройки кровоснабжения миокарда, самочувствие пациентов значительно улучшается, повышается переносимость физических нагрузок, уходят загрудинные боли. В отдалённом периоде отзывы в большинстве своём положительные.
Щадящим вариантом оперативного вмешательства по восстановлению адекватного кровоснабжения миокарда является стентирование сердца. Суть операции заключается во введении в венечный сосуд специального стента, который после раскрытия полностью раскрывает просвет поражённой артерии и восстанавливает кровоток. Реабилитационный период после операции по стентированию гораздо меньше, чем при шунтировании, т.к. вмешательство проводится не на открытом сердце, а стент вводится через пах или через руку.

Автор-составитель: Эльвира Гиляева — врач, медицинский журналист Специальность: Кардиология, Функциональная диагностика, Терапия подробнее
Образование: Окончила Башкирский государственный медицинский университет по специальности «Лечебное дело». В 2011 году получила диплом и сертификат по специальности «Терапия». В 2012 году получила 2 сертификата и диплома по специальности «Функциональная диагностика» и «Кардиология». В 2013 году прошла курсы по «Актуальным вопросам оториноларингологии в терапии».
В 2014 году прошла курсы повышения квалификации по специальности «Клиническая эхокардиография» и курсы по специальности «Медицинская реабилитация». В 2017 году прошла курсы повышения квалификации по специальности «УЗИ сосудов».
Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
Источник: medside.ru
Аортокоронарное шунтирование
Операция спасающая жизни!Современная медицина шагнула далеко вперёд, операции на сердце проводятся успешно, и возрастным пациентам, в том числе. Основным способом лечения ишемической болезни сердца считается аортокоронарное шунтирование — это одна из распространенных операций на сердце, позволяющая сохранить жизнь пациента и улучшить ее качество.
Сердце — основной орган, малейшее нарушение в работе которого приводит к ухудшению самочувствия и развитию серьезного заболевания, требующего лечения или даже хирургического вмешательства. Согласно статистике смертность от сердечно-сосудистых заболеваний занимает первое место – более 60% от всех смертей, где основным фактором риска выступает возраст пациента. Опасность таких заболеваний заключается в том, что проходить они могут бессимптомно или замаскировавшись под другое заболевание, следовательно, к кардиологу пациент попадает уже в запущенном состоянии, когда поможет только хирургическое вмешательство.
Что такое коронарное шунтирование
Коронарное шунтирование – кардиохирургическое вмешательство с целью создания нового кровотока для восстановления и улучшения питания сердца, в обход поражённого участка артерии, путём установки шунта или нескольких шунтов.
Впервые такая операция была успешно проведена в 1960г. Робертом Гетцем, хотя попытки по её проведению предпринимались и другими врачами ещё с 1910г.
В СССР выполнили такую операцию в 1970г. И до сегодняшнего дня порядок и техника ее проведения постоянно совершенствуется.
Необходимость в такой операции возникает, когда кровоснабжение в сосудах нарушается из-за образования холестериновых бляшек, которые закупоривают просвет, в результате чего сердечная мышца недополучает кислород и питание, что приводит к развитию серьезного заболевания – ишемической болезни сердца. Прием лекарств не снижает риск летального исхода при очередном приступе и при отсутствии их эффективности назначается операция.
К показаниям для проведения операции относятся:
- стенокардия, не поддающаяся медикаментозному лечению,
- поражение коронарного русла более 70%,
- врожденное сужение сосудов,
- ишемическая болезнь сердца,
- невозможность стентирования и др.
Существует также ряд противопоказаний при наличии которых данная операция не проводится – это:
- онкологические заболевания,
- декомпенсированный сахарный диабет,
- обширный инфаркт,
- тяжелые болезни легких,
- болезни почек.
Подготовка к коронарному шунтированию сосудов сердца
Перед операцией проводится полное обследование пациента для получения полной информации о состоянии его здоровья и степени поражения сосудов – это:
- расширенный анализ крови,
- УЗИ органов и вен,
- ЭКГ,
- рентген,
- коронарография (рентген сосудов сердца с контрастным веществом),
После проведенного обследования врач решает вопрос о выборе шунта, ведь от него зависит качество и продолжительность жизни пациента.
Разновидности шунтов для коронарного шунтирования сосудов сердца
Выделяют несколько видов шунтов:
— искусственные протезы (силиконовые)
— собственные сосуды (вены и артерии), взятые с нижних конечностей, плеча, грудины, которые быстрее приживаются, чем искусственные.
Наиболее распространен второй вид шунтов – артерии пациента, и с какого участка тела их взять решает врач. В большинстве случаев используется участок вены бедра, что не влияет на кровоснабжение конечности, но подходит по диаметру в качестве шунта. Эти вены менее подвержены атеросклерозу, что хорошо для пациента.
Лучше подходит в качестве трансплантата лучевая или грудная артерия, но сначала следует её исследовать на предмет отсутствия поражений и повреждений в ней атеросклерозом. У пожилых людей с возрастом, за счет имеющихся хронических заболеваний (например, варикоз) или дегенеративных процессов качество вен на ногах ухудшается и в качестве шунта как раз, и используют лучевую артерию. В любом случае перед забором артерии следует убедиться, что ее отсутствие не повлечёт никаких последствий для пациента. Срок службы шунта в среднем считается 10 лет, после чего рекомендуется повторное шунтирование.
Госпитализация на операцию
За несколько дней до операции пациента госпитализируют в стационар под наблюдение врачей, где ему даются необходимые указания по режиму питания (диета) и гигиеническим процедурам (очищение кишечника, прием душа, бритье волос в месте операционного доступа), отменяют все принимаемые ранее лекарственные препараты, кроме жизненно необходимых по усмотрению лечащего врача.
Как проходит операция по коронарному шунтированию сердца
Существует несколько техник выполнения данной операции, основной алгоритм схож, но имеет некоторые отличия. Операция проводится под общим наркозом, и, как правило, на открытом сердце, что уменьшает время самой операции и улучшает процесс заживление, но не исключает и осложнений в виде кровотечения либо нарушения ритма сердца. В случае необходимости, сердце пациента может быть остановлено, а сам он переведен на аппарат искусственного кровообращения (АИК). В среднем длительность операции составляет от 3 до 5 часов, в зависимости от индивидуальных особенностей пациента, сложности ее проведения и количества наложенных шунтов. Операция проводится командой врачей с использованием микрохирургической техники – микроскопа и увеличительных луп.
В операционной пациента подключают к мониторам, которые следят за жизненно важными функциями оперируемого, такими как насыщение крови кислородом, артериальное давление, ЭКГ, устанавливают мочевой катетер. После введения наркоза, в начале операции делается несколько разрезов — для доступа к сердцу (посередине грудной клетки) и для забора материала для шунта (на ногах, руке, в паху, предплечье). Разрезов будет несколько, если требуется установить несколько шунтов. В ходе самой операции хирург формирует своеобразный «мостик» с помощью шунта, в обход пораженного участка и восстанавливая кровообращение, накладывает швы и дренаж.
Обязательно после операции пациента переводят в реанимацию под наблюдение врачей до полной стабилизации его состояния, ведь первые сутки очень важны, так как могут проявиться послеоперационные осложнения, которые требуют быстрой реакции.
Жизнь после коронарного шунтирования сердца
Восстановительный период после операции достаточно длинный. Во время нахождения в стационаре, в среднем это занимает 14 дней и зависит от восстановления организма и сопутствующих заболеваний пациента, для лучшего восстановления следует соблюдать рекомендации врачей:
- сообщать врачу о любых изменениях состояния здоровья,
- контролировать объем выделяемой жидкости,
- выполнять дыхательную гимнастику и менять положения тела для профилактики пневмонии и застоя в легких,
- постепенное увеличение физической активности только с разрешения или рекомендации лечащего врача,
- своевременно применять назначенные лекарственные препараты,
- использование специального бандажа
Реабилитационный процесс занимает от 6 месяцев и не заканчивается после выписки из стационара. Пациенту предлагается направление в кардиологический санаторий, где команда профильных специалистов, с помощью лечебной физкультуры и других индивидуально подобранных процедур и рациона питания, помогут восстановить здоровье и не допустить осложнений.
Прооперированному пациенту для поддержания эффекта после операции, следует внести некоторые коррективы в прежний образ жизни:
- исключить никотин и алкоголь,
- придерживаться диеты, снизив количество животных жиров и углеводов, соли, придерживаться дробного питания – 5-6 раз в день небольшими порциями,
- обеспечить полноценный отдых и сон, не менее 8 часов,
- исключить эмоциональные потрясения и нагрузки,
- соблюдать назначения лечащего врача по приему лекарственных препаратов – после операции на сердце основной массе пациентов назначается прием статинов на постоянной основе,
- регулярные посещения врача (1 раз в 3 месяца) для обследования и оценки состояния здоровья,
На сегодняшний день коронарное шунтирование проводится миллионам пожилых людей. Эта операция имеет положительный результат и минимальную смертность. Но в любом случае, решение о проведении операции принимается самостоятельно пациентом после получения полной информации, в том числе и о рисках. Если говорить о продолжительности жизни после проведенной операции, то она значительно увеличивается, но это в основном зависит от самого пациента, его образа и качества жизни, а также строгом выполнении рекомендаций врача.
Источник: sgc-opeca.ru
Аортокоронарное шунтирование на работающем сердце


Операция на открытом сердце, во время которой создается обходной путь, позволяющий доставить кровь к миокарду в обход пораженной артерии.
Об операции АКШ
Аортокоронарное шунтирование (АКШ) – один из самых эффективных метод в лечении ишемической болезни сердца (ИБС). Операция выполняется на работающем сердце, без применения метода искусственного кровообращения и показана в тех случаях, когда поражение артерий сердца выражено настолько, что использование других методов восстановления коронарного кровотока невозможно.
В нашей клинике ФНКЦ ФМБА коронарное шунтирование выполняется несколькими методами:
Преимущества АКШ на работающем сердце
отсутствие травм клеток крови – применение искусственного кровообращения (ИК) может негативно повлиять на кровь, иммунитет, организм в целом
во время операции кровеносная система и легкие работают самостоятельно
реабилитация протекает легче
значительно меньшее количество осложнений после операции – ИК может спровоцировать эмболию сосудов головного мозга, отек легких, кислородное голодание жизненно важных органов
Показания к аортокоронарному шунтированию
Показания к АКШ определяются различной степенью поражения артерий и проявлениями ишемической болезни сердца:
- стенокардия, не поддающаяся медикаментозной терапии;
- сужение ствола левой коронарной артерии и главных сердечных артерий свыше 50%;
- ИБС со снижением фракции выброса.
Как правило, АКШ не проводится :
- выраженной полиорганной недостаточности;
- в течение первых месяцев после нарушения мозгового кровообращения;
- злокачественных новообразованиях.
Подготовка к аортокоронарному шунтированию
В ФНКЦ ФМБА перед проведением аортокоронарного шунтирования сердца врач составляет план предоперационного обследования. Оно включает лабораторные анализы и инструментальные исследования:
- общий анализ крови, мочи;
- биохимию крови;
- коагулограмма развёрнутая;
- АДФ агрегация тромбоцитов;
- группа крови и резус фактор;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- Pro-BNP, СРБ;
- ЭКГ;
- Эхо-КГ;
- рентгенологическое обследование;
- ЭГДС (максимальная давность – 1 месяц). Исключение – пациенты с поражением ствола ЛКА;
- УЗДС брахиоцефальных артерий (максимальная давность – 3 месяца);
- УЗДС артерий нижних конечностей (максимальная давность – 3 месяца);
- УЗДС вен нижних конечностей (максимальная давность – 7 дней);
- ФВД (максимальная давность – 7 дней);
- УЗИ внутренних органов;
- коронарография.
При наличии сопутствующей патологии могут быть назначены дополнительные анализы:
- ОНМК в анамнезе — КТ головного мозга.
- заболевания щитовидной железы — ТТГ, Т4, Т3 (максимальная давность — 30 дней). Консультация эндокринолога при наличии изменений гормонального профиля.
- сахарный диабет — гликемическая кривая (максимальная давность – 7 дней). Консультация эндокринолога при гликемии более 10 ммоль/л.
- Подагра — мочевая кислота (максимальная давность – 1 месяц). При превышении значения в 420 мкмоль/л – консультация терапевта и подбор терапии.
- консультация стоматолога, уролога, гинеколога.
За день до операции пациента осматривает хирург и анестезиолог. Накануне АКШ рекомендуется легкий ужин не позднее 12 часов до операции, с ночи не есть, не пить, отменить прием лекарств. На ночь ставится очистительная клизма. Утром пациент принимает душ.
После подписания информированного согласия пациенту делается премедикация — вводятся лекарства, которые снизят эмоциональную напряженность, помогут успокоиться. Через 40-60 минут пациент доставляется в операционный блок.
В кардиологическом центре ФНКЦ ФМБА вы можете сдать все анализы и пройти исследования, рекомендованные врачом перед операцией. Структура нашего центра позволяет быстро пройти подготовительный предоперационный этап и получить результаты на руки. Имея свою лабораторию, мы отвечаем за правильность взятия анализов и качество клинико-лабораторных исследований.
Проведение АКШ
Аортокоронарное шунтирование на работающем сердце начинается с обеспечения доступа к месту проведения операции — послойно разрезается кожа, подкожные слои, мышцы.
Трансплантат (шунт) — здоровый участок вены или артерии — забирается из грудной клетки пациента или его конечности (бедра, голень). Для выполнения операции на работающем сердце применяется специальное оборудование, позволяющее стабилизировать миокард в месте формирования анастомоза. Один конец здорового сосуда подшивается к аорте, другой — к коронарной артерии ниже стенозированного/суженного участка. Затем восстанавливается полная работа сердца, рана ушивается, пациента переводят в отделение реанимации.
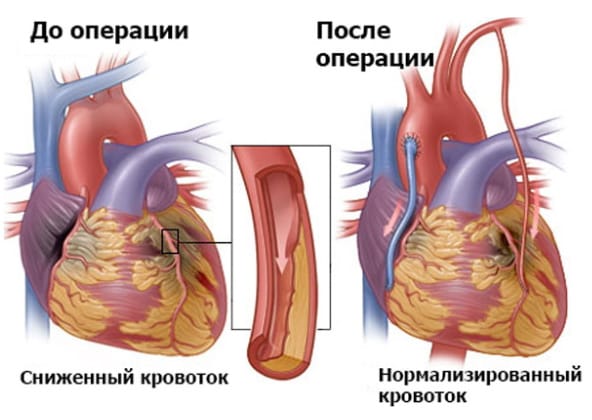
Коронарное шунтирование в большинстве клиник проводят с остановкой сердечной деятельности с применением аппарата искусственного кровообращения. Использование этого метода связано с риском развития осложнений, которые удлиняют сроки восстановления, ухудшают выздоровление, могут привести к кровотечениям, инсульту, инфаркту. Проведение операции без искусственного кровообращения — на работающем сердце — позволяет снизить риск послеоперационных осложнений.
После операции
В целом реабилитация и восстановление после АКШ без искусственного кровообращения проходит быстрее и легче. Если ранний послеоперационный период проходит без осложнений, то через сутки удаляют катетеры и пациента переводят в отделение, где он находится до 7-10 дней. Там будет отслеживаться состояние сердца и всего организма.
В послеоперационном периоде пациенту индивидуально подбирается план реабилитации и назначается лечебная физкультура.
Хорошим методом поддержания здоровья являются пешие прогулки длительностью от 10 минут в самом начале (после того как разрешат ходить) до 30-60 минут через 2-3 недели после операции.
Важно, чтобы при физической нагрузке, ЧСС не поднимался выше 100-115 ударов в минуту и не было одышки.
Если после операции и реабилитационного периода в палате – в отделении кардиохирургии вы переживаете о самостоятельном восстановлении, можете пройти программу реабилитации в нашем центре.
При выписке из стационара лечащий врач выдаст памятку о правилах профилактики после операции, назначит лекарственные препараты. Прием любых других препаратов, в том числе из домашней аптечки, должен быть согласован с кардиологом.
После вам необходимо будет пройти исследование сердца через 1 месяц, 3, 6, 12 месяцев. Это вы также можете сделать в нашем центре.
Стоимость АКШ
Несмотря на общее название «шунтирование на работающем сердце», существует несколько методов проведения этой операции. Врач выбирает метод в зависимости от показаний, сопутствующих заболеваний, состояния сердца и организма на момент вмешательства.
Важно знать, что АКШ часто проводится в сочетании с другими методами лечения и операциями. К примеру, может выполняться АКШ и сразу этапно удаляться опухоль в любом органе, или АКШ выполняется в сочетании с операцией на сонной артерии или с операцией на клапанах сердца. Если же у пациента аритмия, то АКШ может выполняться в сочетании с РЧА легочных вен.
Операция аортокоронарного шунтирования в нашей клинике может проводиться в рамках бесплатной высокотехнологичной медицинской помощи по ВМП или платно.
Аортокоронарное шунтирование в условиях искусственного кровообращения с пластикой/протезированием клапана или аневризмэктомией
Окончательная стоимость лечения определяется исходным состоянием пациента (сопутствующие заболевания, выраженность ХСН), а также его подготовленностью к операции, наличием необходимых анализов и исследований.
Стоимость может варьироваться от 420 000 до 450 000 рублей.
- операция, цена которой указана выше;
- предоперационное обследование (для пациентов, которые не сделали обследование до госпитализации);
- расходные материалы;
- анестезия;
- лекарственные препараты, медикаментозное лечение;
- комфортность палаты и длительность нахождения в клинике.
Многолетний опыт кардиохирургов ФНКЦ ФМБА подтвержден большим числом успешных операций по разным методам: все вмешательства проводятся по современным рекомендациям на высокотехнологичном оборудовании. Абсолютно все обследования вы можете пройти непосредственно в ФНКЦ ФМБА по плану, составленному врачом.
Перед госпитализацией в наш Центр рекомендуем получить онлайн-консультацию с врачом, не выходя из дома. Это поможет подготовиться к госпитализации, собрать необходимый пакет документов. Удобно и быстро!
Источник: fnkc-fmba.ru